|
Luxación congénita de cadera
La luxación congénita de cadera constituye uno de los capítulos más
apasionantes de la patología quirúrgica ortopédica.
Es una afección de origen incierto, evolución insidiosa y tratamiento
desalentador si su diagnóstico no se realiza precozmente.
CLASIFICACIÓN
La luxación congénita de cadera puede presentarse de dos formas: que ya exista
al nacer, o que al nacer existan las condiciones para que posteriormente
aparezca, lo que lleva a la existencia de dos tipos de displasias de cadera o
malformaciones luxantes:
- displásicas antropológicas. Tienen carácter hereditario y
fundamentalmente se dan en niñas. En una proporción de 7:1. En el
nacimiento, la cadera no está luxada pero se luxa inmediatamente. En una
radiografía antero-posterior se diferencia muy poco de la cadera normal y si
acaso en el tamaño. Si el diagnóstico es precoz, tendrá tratamiento
satisfactorio.
- displásicas teratológicas. El niño nace con la cadera ya luxada.
esta situación está íntimamente ligada a algo que ha sucedido en el período
embrionario. Son niños con malformaciones congénitas asociadas: pie zambo,
estrabismo, miembros inferiores displásicos, etc. su frecuencia es igual en
varones que en hembras.
Existen otras clasificaciones: Putti las divide en embrionarias que
equivalen a las antropológicas y fetales que equivalen a las
teratológicas. Hase por su parte las divide en dos. Luxación típica (frecuencia máxima). Luxación atípica, que corresponde a las
teratológicas y a otro grupo de luxaciones como la luxación de la
mielodisplasia.
INCIDENCIA Y DISTRIBUCIÓN
Existen factores raciales: nunca se ve en negros, excepcionalmente en la
raza amarilla y es muy común en la raza blanca caucasiana.
Zona geográfica: la zona de máxima frecuencia corresponde a una banda de
concavidad norte que pasa por Bretaña francesa, macizo central, norte de Italia,
Yugoslavia, Checoslovaquia, una porción de Escandinavia y Escocía. En España aún
estando fuera de dicha banda el número es apreciable, correspondiendo a la zona
norte la máxima frecuencia.
FACTORES DE RIESGO
- Historia familiar: la herencia es un factor importante. Tienen mayor
riesgo aquellos niños cuyos padres o familiares cercanos la presentaron;
por ejemplo abuelos que hayan sido sometidos a cirugía de prótesis de
cadera.
- Antecedentes del embarazo*: la displasia es más frecuente en los
primogénitos, bajo peso al nacimiento, embarazos múltiples, parto en
presentación podálica o cuya madre presentó durante el embarazo una
disminución del líquido amniótico.
- Sexo femenino: la displasia es mas frecuente en las mujeres respecto a
los hombres en una relación de 6 a 1.
- Malformaciones asociadas: Es frecuente encontrar displasia de caderas en
niños con otras alteraciones: como el pie zambo, metatarso aducto,
tortícolis de cuello, o malformaciones de miembros.
Todos estos factores tienen en común la limitación del espacio en el que el
feto puede moverse dentro del útero, interfiriendo con el normal desarrollo de
sus caderas. El nacimiento por cesárea no constituye por sí mismo un factor de
riesgo para el desarrollo de la enfermedad.
¡¡¡ Todo niño con factores de riesgo o con una exploración física anormal
debe ser sometido a las pruebas diagnósticas confirmatorias para descartar la
presencia de displasia de cadera !!!
PATOGENIA
Nos referimos a la luxación típica que por otro lado es la más frecuente.
Es un embarazo normal hasta los cuatro meses. El niño va creciendo y el fémur,
la cabeza y el acetábulo se mantiene en su sitio. En estos momentos empiezan a
crecer en longitud los miembros inferiores, lo que conlleva a una hiperflexión
de la cadera y de la rodilla hasta que la propia diáfisis femoral se apoya en la
espina ilíaca anterosuperior, y por un mecanismo de palanca, el fémur deja de
presionar activamente sobre el acetábulo, lo que dará lugar a que éste sea cada
vez menos profundo y más vertical. Está anormal colocación va a incidir también
sobre el ángulo de anteversión del cuello femoral, que estará muy aumentado.
Así, las anteversiones femorales del recién nacido son grandes y el valgo está
aumentado. El ángulo cérvico-diafisario puede llegar a medir hasta 150° (normal:
125°), y el ángulo de anteversión puede llegar incluso hasta 90°, pero pasando
siempre de los 30°.
Si a las características descritas anteriormente: desarrollo intrauterino de la
articulación de la cadera (disminución de la presión sobre el fondo del
acetábulo, aumento de la anteversión, y aumento del valgo), se suma una marcada
laxitud congénitas de la cápsula articular, de etiología genética o posiblemente
hormonal (el clímax hormonal de la madre rico en estradiol y relaxina también
inunda al feto), nos encontraremos que antes de nacer el feto presenta una
inestabilidad de la cadera que la hace fácilmente dislocable. Estos
acontecimientos, que ocurren en el período anterior al nacimiento, son inevitables. A los nueve meses de gestación, debido a la posición del
feto en ovillo, el psoas ilíaco presentara una longitud disminuida. Es frecuente
que el ginecólogo coja al niño por los pies y le dé unas palmaditas. Si el niño
padece este estado de malformación luxante, esta maniobra aumentará
considerablemente la tensión del psoas ilíaco. Si esto se da en niños en los que
los factores anteriores son importantes (acetábulo poco profundo, anteversión
grande y psoas corto) la cabeza femoral se saldrá del acetábulo.
Poco después de nacer puede suceder que se produzca una extensión mantenida y en
aducción de la cadera inestable, ya sea por meter al niño en una en montura
estrecha, ya sea por meter al niño en un " cuco ", ya sea por mete al niño en un
pañal balcánico; todo esto va a dar lugar a una luxación o subluxación inicial.
Esto último sí que se podría evitar.
Si en la infancia existe un fallo diagnóstico, también evitable dará
lugar a una luxación o subluxación persistente cuyas consecuencias en el niño
serán: elongación capsular (favorecida por la laxitud), displasia acetabular (al faltar la presión de la cabeza femoral el
acetábulo cada vez se hace menos profundo y más vertical), contractura
muscular (los músculos que van de la pelvis al fémur sufren un proceso
de ajuste al tener acortada su distancia origen-inserción y quedarán acortados),
y anteversión femoral que aquí no disminuye como ocurre
fisiológicamente.
Todo lo anterior dará lugar a dificultades progresivas para la reducción y
estabilización, lo que llevará a una deformidad residual e incongruencia de la
articulación de la cadera, y que en el adulto provoca la una artrosis
degenerativa precoz.
RADIOLOGÍA
Va a ser fundamental para el diagnóstico
 |
En la radiografía de un sujeto normal sede solamente las imágenes
correspondientes a los núcleos de osificación pélvicos, con una sombra que
corresponde a la porción todavía cartilaginosa y que en los insinúa su forma
posterior. Observando el acetábulo de perfil, el núcleo de osificación ilíaco supra-acetabular, presenta una
fosita horizontalizada, paralela a la sombra
condral acetabular.
|
 |
En la luxación típica la morfología radiográfica es igual que en condiciones
normales, los núcleos de osificación son todavía más pequeños, pero la forma que
es aceptable aunque no es tan profundo el reborde cartilaginoso acetabular.
|
 |
En la luxación atípica el acetábulo visto de frente está abocado por arriba,
no es ya esférico. Visto de perfil hay una ausencia de fondo, verticalidad
notable de la pared acetabular y no queda matriz condral que pueda solucionarlo,
mientras que en la luxación típica toda vía lo había.
|
Imágenes radiográficas del fémur
 |
Condiciones normales:
|
- ángulo de inclinación 130°.
- ángulo de anteversión 12 °.
 |
Luxación típica:
|
- ángulo de inclinación mayor
- ángulo de anteversión y mayor, casi llega a los 90º, pero siempre
superior a los 30°
- longitud del cuello femoral normal
- el fémur se le más pequeño pues lleva retraso en la maduración.
 |
Luxación atípica:
|
- cuello notablemente más corto
- cuello si la anteversión y pueden llegar en algún caso incluso a la
retroversión
Diagnóstico diferencial entre luxación y subluxación
Es útil la arteriografía con contraste.
- Cadera normal. Además de las partes osificadas del ilíaco y cabeza
femoral, cabe destacar la imagen del labrum acetabular o limbo, aumentando el
revestimiento de la cabeza femoral, que se ira osificando y formara en el adulto
el talus o borde del acetábulo.
- Subluxación. El limbo es rechazado hacia afuera, facilitando la expulsión
ascendente de la cabeza hacia afuera del acetábulo, y como la cápsula es laxa,
lo permitió. El músculo psoas ilíaco al estar hipertónico marcha su impronta
dividiendo en el recinto capsular en el dos cisternas (recinto capsular en reloj
de arena). Aquí se consigue reducir con facilidad, pero al soltarlo se reluxa.
El problema en este caso es más de estabilización que de reducción.
- Luxación. el labrum acetabular está invertido y se convierte en un tope,
e está impidiendo el regreso de la cabeza al acetábulo. La creciente tensión del
músculo psoas ilíaco acentuará más la imagen del reloj de arena. Otros hallazgos
son: el ligamento redondo ocupa un espacio editando también el reingreso. Además
en la parte de es habilitada, el tejido al violar la so (pulvinar) se
hipertrofia. El psoas ilíaco, los aductores, el glúteo mediano, el tensor de la
fascia lata, se acortan. Con todo ello la forma adopta una nueva morfología,
oponiéndose al reingreso de la cabeza femoral.
Diagnóstico precoz de la luxación congénita de cadera
Es el aspecto más importante de la luxación congénita de cadera, ya que si se
realiza precozmente, tiene fácil solución y el niño llegara a ser una adulto
normal, mientras que si se pasa desapercibido que evolucionará a un adulto
inválido.
El diagnóstico debe hacerse nada más nacer, fundamentalmente en la
primera semana, pues diagnosticarlo a los dos años es mucho más fácil pero ya
no tiene interés, dado que el cuadro puede ser ya irreversible. De ahí la gran
importancia que tienen un conocimiento, ya no por los ortopedistas, sino por los
médicos generales, pediatras, ginecólogos y matronas que son los primeros en
ponerse en contacto con el recién nacido, cuando el cuadró es todavía reversible y
se le puede solucionar de forma absoluta y definitiva.
Existen unos signos de sospecha de la luxación congénita de cadera en el recién
nacido :
La medida universal más útil y efectiva para diagnosticar tempranamente este
problema, es realizar a todo recién nacido un examen clínico de las caderas en
busca de signos clínicos como la disminución en la apertura normal de las
caderas, o la diferencia comparativa en los pliegues cutáneos de los miembros
inferiores o el aparente acortamiento de una extremidad.
-
Cogiendo al recién nacido por las axilas se observa la actitud de sus miembros
inferiores. Si uno de ellos o a ambos permanece en flexión ligera de la rodilla
con rotación externa de la cadera y sensación de acortamiento del miembro se
puede sospechar a en la presencia de una luxación congénita de cadera.
-
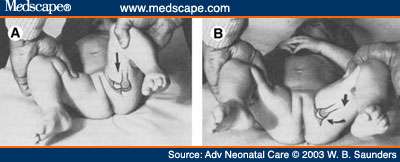
Signo del " clic " de Ortolani. La abducción de la cadera enferma flexionada
produce un " clic " con chasquido a nivel de la cadera.
-
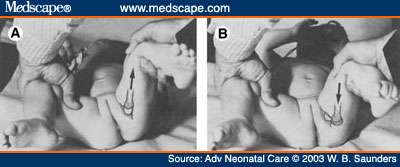
Test de Barlow es la maniobra diagnostica más importante, dado que sólo está
presente en las caderas quedarán una luxación congénita o una subluxación
congénita. Este signo hay que buscarlo en la primera semana, y ya que luego
pueden estar ausente, aparte de que en la segunda semana ya no se puede hacer la
presa necesaria para realizar la maniobra. Existe un test de Barlow de salida y
otro de entrada. Se realiza como sigue la mano del explorador abraza la pierna
del recién nacido llevándola a una flexión a tope de la cadera y la rodilla, y
colocando el dedo pulgar en el trocánter menor y arresto de los dedos al
trocánter mayor o naves en esta posición (ver figura), se abduce y con el pulgar
se empuja hacia atrás como si se pretendiera sacar la cadera hacia atrás,
apreciándose entonces una sensación audible de succión o chupeteo. Es el valor
de salida. Si se accede a la presión que se hizo previamente con el pulgar a y
se presiona con el resto de los dedos, se repetirá el fenómeno, que en este caso
se conoce como Barlow de entrada.
-
Signo de Peter. Asimetría de los pliegue sindicales, y uno de ellos puede dar
la impresión de ser más profundo que el otro.
-
La vulva estará oblícua, mirando el muslo ascendido, y al traccionar de
dicho miembro la vulva se endereza.
-
Latido de la femoral en el pliegue inguinal. Si se busca en una cadera normal,
es muy fácil al estar a la cabeza femoral debajo de ella. Pero si la cabeza
femoral está luxada, la arteria femoral no tiene ese soporte y encontrarla y
palparla cuesta más .
-
Exploración de la movilidad .
Abducción: está limitada en comparación con el otro miembro.
Rotaciones: no tienen mucho valor en el diagnóstico precoz, aunque la interna
suele estar aumentada.
Maniobra de Nelaton: flexionando ambas caderas con
hiperflexión de las rodillas se nota
una de ellas más alta.
-
Asimetría de miembros
inferiores: Explorando con el niño acostado
se puede apreciar un miembro inferior más largo que el otro, pero si se
sienta el niño está diferencia aumenta.
-
Signo del pistón o signo del telescopio. Cuando la extremidad es empujada
como en el movimiento de pistón, con la cadera en aducción, flexión y extensión de piernas
da una sensación de pistón o telescopaje.
Si el proceso es bilateral hay que fijarse además en otras cosas:
-
la
anchura de las caderas mayor de lo normal,
-
el periné es cuadrado y
excesivamente ancho y
-
hay una y hiperlordosis lumbosacra notable .
Si el diagnóstico es más tardío, cuando comienza la marcha:
-
Comienzo tardío de la marcha.
A los dieciocho meses como mucho todos los
niños deben andar o mejor caminar, si a esta edad todavía no lo ha hecho es un
signo de sospecha.
-
La marcha.
Mostrará las consecuencias que se derivan de tener un glúteo mediano
acortado e incompetente, provocando una marcha de Trendelenburg y un
Duchenne, o bien si el proceso es bilateral, tendrá un Trendelenburg bilateral
y un Duchenne compensador también bilateral, que dará lugar a una espectacular
marcha de marinero o de Oca o de funámbulo, pues además anda con los miembros
superiores separados .
Seguimiento del niño que presenta una alteración en la exploración
Aquellos pacientes que presenten alteraciones en la exploracion deben ser sometidos a
exámenes radiológicos para confirmar la existencia del problema y determinar su
severidad.
Los programas de detección de displasia de cadera aconsejan realizar, además de
la valoración inicial del recién nacido, exámenes periódicos de la articulación,
a todo niño menor de un año.
¿Cuáles son las pruebas más utilizados para confirmar el diagnóstico?
En el niño menor de tres meses la ecografía de caderas, y en los mayores la
radiografía de pelvis.
Las radiografías realizadas antes del tercer mes de vida tienen menor utilidad
debido a que en estos niños, cerca de un 80% de la articulación, está
constituida por cartílago, y por ello no es visible a los rayos X. Una vez hecho
el diagnóstico, deben realizarse controles clínicos y radiográficos periódicos
para determinar la respuesta al tratamiento.
CONFIRMACIÓN RADIOGRÁFICA DEL DIAGNÓSTICO PRECOZ
El primer problema que se presenta es que los núcleos de osificación
están poco desarrollados y son inmaduros. El núcleo epifisario de la cabeza femoral
no aparece hasta los seis meses, excepto en niños hipermaduros.
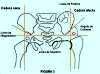
Conceptos anatómicos (Figura 2):
-
Ángulo de Coleman : formado por la convergencia de la línea de Hilgenreiner y
otra que une a los dos extremos del reborde cotiloideo.
-
Línea de Hilgenreiner: línea horizontal que pasa a través de los cartílagos trirradiados.
-
Línea de Perkins: pasa tangencial al borde externo del acetábulo cruza
perpendicularmente a la línea de Hilgenreiner, formando con ella los cuadrantes topográficos
de la región. En una cadera normal la epífisis femoral se encuentra en el
cuadrante inferomedial.
-
Línea de Shenton: es una arco regular formado por el borde interno del cuello
del fémur y el borde superior del agujero obturador.
-
La lágrima de Köhler o en " U ": sombra radiográfica normal, cuyo borde externo lo
da el piso acetabular.
EN UNA CADERA AFECTA DE MALFORMACIÓN
-
núcleo epifisario capital hipoplásico (se verá a partir del sexto mes)
-
techo acetabular verticalizado
-
aumento de la ángulo de, que
en al recién nacidos normal es de 29-30 ° y aquí es siempre mayor
-
el núcleo epifisario se encuentra desplazado de su sitio normal (cuadrante),
pudiendo encontrarse en el cuadrante inferolateral en la subluxación congénita y
en el superolateral en la luxación congénita
-
signo de Putti: el extremo superior del fémur se encuentra más hacia afuera y
arriba, con respecto a la cavidad cotiloidea. En condiciones normales la metástasis femoral se encuentra a 8 mm de la línea de Hilgenreiner (por debajo) y a 15 mm de la lágrima de Köhler.
-
Signo de Bernardo Esteban Mugica: trazando unas líneas paralelas a la de
Hilgenreiner, que pasen por el punto más alto de la metáfisis de cada lado, en
una cadera normal sólo hay una, pues coinciden; en una malformación luxantes en
esta línea se duplica (aparecen dos).
-
Test de Von Rosen: en una radiografía antero-posterior con las caderas en 45 °
de abducción y en rotación interna (en ambas caderas, en condiciones normales la
línea que pasa por el eje de la diáfisis femoral, pasa por el centro del
acetábulo, mientras que en una malformación luxante no sucede así.
Con todos estos signos se llega al diagnóstico de malformación luxante, pero
para saber si es una luxación o una subluxación congénita de cadera se necesita
una artrografía de la articulación. Con la artrografía de la subluxación se
aprecia: El limbo que está evertido en espina de rosas. El perfil de la cabeza, y
partes blandas, muestra unas imágenes densas que corresponden a los fondos de
saco de inserción de la sinovial en el cuello femoral, y a que se ve el reloj de
arena. En la luxación congénita se puede: con acumuló de contraste en la parte
inferior, mucho mayor de lo normal. El limbo se repliega formando un tope. Seré
una imagen de negativa del ligamento redondo (que supone otro obstáculo). El
tendón del psoas que supone otro obstáculo. Y el pulvinar del fondo que se ha
hecho exuberante.
ULTRASONIDOS
Los ultrasonidos resultan muy adecuados en los primeros meses de
la vida y ha desplazado a la radiografía de pelvis, ya que presenta unas
ventajas claras sobre esta técnica, pues permite visualizar la cabeza femoral
cartilaginosa y el acetábulo, y además permite estudiar en forma dinámica
las caderas, y su sensibilidad en la detección de la displasia del desarrollo de
la cadera bordea el 100%.
Hay dos aspectos que se deben examinar con los ultrasonidos: la
estabilidad articular y la morfología acetabular,
En 1980, Graf introdujo la técnica y propuso un método que solo evalúa la
morfología de la cadera en un solo corte coronal y elaboró una clasificación con
implicancias terapéuticas de acuerdo a la medición de ángulos de la pendiente
del acetábulo óseo y del ángulo del labrum fibrocartilaginoso (método estático).
Estudios posteriores han demostrado que usar solo esta metodología de examen
lleva en muchos casos a un sobrediagnóstico y, por lo tanto, a un
sobretratamiento. Por otro lado, al ser esta una técnica estática, no permite
detectar las caderas inestables y anatómicamente normales.
Con la ecografía estática se visualiza el ileon como una línea
cuyo extremo distal corresponde al techo acetabular y el punto más distal el
ileon. El labrum se debe identificar para conocer su relación con la cabeza
femoral. También debe identificarse el trocánter mayor y la fosita trocánterea.
Basados en estos puntos se trazan las siguientes líneas y ángulos:
-
línea de base paralela a la tabla externa del ilíaco
-
línea del techo acetabular. Se extiende desde el punto más
distal del ileon, a nivel del cartílago triangular, hasta el ángulo óseo del
acetábulo
-
línea del labrum desde el ángulo óseo del cotilo .
-
ángulo alfa: que está formado por la línea de base y la del
techo acetabular. Sus valores normales se situan entre 58-60º
-
ángulo beta: que está formado entre la línea de base y la
línea del labrum. su valores normales son menores que 55º .
Según el valor de estos ángulos Graf clasifica estas
caderas de cuatro grupos:
-
normales
-
son divididas en cuatro tipos (a, b, c, d,). Caderas
con retardo de osificación del techo acetabular que se clasifican en formas
leves las a y las más graves IId son caderas subluxada.
-
caderas luxadas, bajas, con un labrum evertido.
-
cadera se luxa las altas, con techo cotiloideo muy oblicuo,
el ángulo alfa se visualiza mal y el labrum está interpuesto entre la cabeza
y el acetábulo.
Posteriormente, Harcke (1984) introdujo la técnica dinámica que
prácticamente reproduce el examen físico durante el procedimiento, introduciendo
cortes en los planos coronal y transversal y el uso de maniobras de estrés. El
niño está en decúbito supino y se valora el desplazamiento de la cabeza femoral
en las maniobras de luxación y reducción. En las primeras semanas se considera
normal un desplazamiento de 6 mm para la cadera izquierda y 4 mm para la cadera
derecha.
Una técnica combinada, usando simultáneamente los métodos estático y dinámico,
es el método más adecuado y más completo para evaluar la cadera del RN y del
lactante.
Probablemente la ecografía constituye el método ideal de estudio en la detección
de la displasia del desarrollo de la cadera. Y además es útil para el
seguimiento y control del proceso evolutivo y terapéutico. Pero
desgraciadamente, requiere de un equipamiento costosos, y debe ser practicado e
interpretado por personal experimentado. Es por esto que usar esta técnica como
parte de un screening masivo implica una mayor eficiencia en la detección de la
displasia de desarrollo de la cadera, pero a su vez un costo mayor y menor
disponibilidad con respecto a la radiología convencional de pelvis.
La ultrasonografía efectuada en el período neonatal inmediato detecta, en un
número significativo de niños, una inestabilidad fisiológica de caderas, sin
significado patológico en la gran mayoría de los casos, como ya fue mencionado,
que puede llevar a someter a estos recién nacidos a un tratamiento innecesario.
En nuestro medio solo se aplica a los recién nacidos que
presenten una exploración clínica sospechosa o ante la presencia de factores de
riesgo.
TRATAMIENTO
El tratamiento de la cadera desplazada o inestable debe de ser precoz y su
principal objetivo se basa en el principio de la reducción concéntrica en
posición de abducción y flexión de cadera. Tomando en consideración el principio
de Leveuf y Bertrand, de que "la cabeza modela el acetábulo", los objetivos son
los siguientes:
- Obtener una reducción concéntrica, suave y atraumática.
- Confirmar y mantener mediante una posición de la cadera en flexión y
abducción un centraje concéntrico entre la cabeza y el acetábulo que sea
estable. Esta posición se mantendrá hasta que se corrija la laxitud de la
cápsula articular, y si existe una displasia del acetábulo, se mantendrá una
posición estable hasta que se compruebe por radiografía o ecografía que se
ha resuelto el problema.
- Que la estabilización de la cadera no impida su movilidad.
- El objetivo final del tratamiento es "hacer de la cadera displásica una
cadera normal anatómica y funcionalmente".
El tratamiento depende de la edad del niño en el momento del diagnóstico.
Si el diagnóstico se hace antes de los 6 meses
En este caso el niño tiene una gran capacidad de remodelación, que se
mantiene hasta aproximadamente el año y medio de vida. Cuando antes empieza el
tratamiento, mejores son los resultados.
Cerca del 50% de las caderas luxables al nacimiento, evolucionan a la curación
sin tratamiento, pero no hay forma de predecir cuales evolucionaran
favorablemente y cuales no. Ante esta tesitura parece recomendable tratar todas
las caderas luxables.
En cambio en las caderas subluxables existe más controversia. Hay autores que
recomiendan sólo valoración ecográfica y radiografías, y en el caso que se
demuestran inestabilidad tratarlas. En el caso de que estos estudios sean
normales se mantendrá en observación con una nueva valoración ecográfica a las
seis semanas. Si no se dispone de estos sistemas de diagnóstico y ante la duda
razonable es preferible actuar como si se tratase de una cadera luxable. En
estos casos de caderas inestables, algunos autores recomiendan el uso de pañal
triple, cuyo objetivo es mantener la flexión y abducción de las caderas, es
decir, la llamada postura de reducción. Este tratamiento se recomienda sólo en
neonatos, por un mes y sólo en el caso de subluxaciones, y teniendo en cuenta
que si el examen es mínimamente dudoso se procede como si se tratara de una
luxación.
El método más frecuentemente utilizado para conseguir la reducción en lactantes
es el arnés de Pavlik, bajo un control estricto, que permite una reducción
espontánea del 75 al 90% en las caderas luxadas en las dos primeras semanas
tratamiento. Las caderas que mejor responden son las caderas subluxables y las
caderas con una prueba de Ortolani positiva. En cambio los casos bilaterales, en
las luxaciones con prueba de Ortolani negativa y en los lactantes mayores de dos
o tres meses de edad el fracaso del tratamiento es más frecuente.
Hay que resaltar que a independiente del tipo de dispositivo utilizado, es
necesario comprobar que la cadera este bien reducida, con radiografía TAC o
ecografía. Este control se suele repetir a la semana y a las tres semanas. Por
otro lado el arnés de Pavlik se debe ajustar cuidadosamente, también deben
evitarse posiciones extremas sobre todo de abducción. Las cintas torácicas debe
cruzar los pezones y las cintas anteriores del pie no deben permitir más de 90 a
100 ° de flexión, ya que un exceso de flexión puede producir una neuropatía
femoral reversible. La cinta posterior no debe estar demasiado tensa porque
puede producir osteonecrosis, pero deben limitar la aducción a 0°. La tasa de
fracasos del arnés de Pavlik el es del 8% y la de osteonecrosis es de un 2,38%.
El tratamiento con el arnés de Pavlik es más eficaz cuando se inicia antes de
las siete semanas de edad, pero pueden conseguir la reducción incluso en los
lactantes de hasta tres a seis meses de edad.
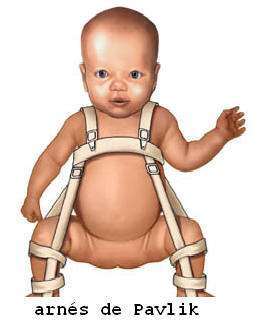
En promedio un recién nacido precisará un total de tres meses de
tratamiento, aunque esto es muy variable. En los niños mayores el tiempo de
tratamiento generalmente es el doble de la edad del niño.
La interrupción del tratamiento con el arnés se hará de forma
progresiva.
Contraindicaciones relativas del arnés de Pavlik:
-
Rigidez exagerada (artrogiposis…).
-
disbalance muscular (espina bífida…).
-
Laxitud ligamentos importante.
-
Después de los 6-8 meses.
-
En los casos en que sospeche que van a tener un mal control
por parte de los padres.
Contraindicación absoluta: en los casos de luxación
teratológica.
Complicaciones
-
Enfermedad de Pavlik: problemas derivados del uso del arnés
en caderas no correctamente reducidas.
-
Necrosis vascular: es la complicación más grave y
generalmente se deben a un aumento de la abducción.
-
Luxación inferior de la cadera, generalmente se debe a una
flexión excesiva, debida al exceso de tensión de la correa anterior por no
adecuarla al crecimiento del niño.
-
Parálisis del nervio crural debida por lo general al exceso
de flexión.
-
Inestabilidad de la rodilla por la flexión excesiva.
Tratamiento entre los seis meses y el año de
edad.
Si el tratamiento con ortesis no produce una reducción
concéntrica después de tres a cuatro semanas de uso adecuado, o si el niño tiene
más de seis a nueve meses de edad se debe valorar la indicación de un
tratamiento alternativo (reducción cerrada o abierta). No es aconsejable
insistir en el uso de una ortesis que no consigue el resultado deseado, porque
puede provocar una deformidad acetabular posterior que dificultaría el
tratamiento a ulterior. En la actualidad existen puntos de vista diferentes
sobre el uso de tracción. Se puede utilizar con seguridad una tracción cutánea
en el domicilio si la familia es cooperadora y capaz de supervisar al niño. Se
pueden adaptar marcos ligeros de cloruro de poli vinilo (PVC) y para uso
doméstico.
El objetivo de la tracción es contrarrestar la retracción de las
partes blandas y disminuir el riesgo de osteonecrosis. El niño se mantendrá en
tracción durante tres semanas. La primera semana se hace una tracción al cenit y
en las dos semanas siguientes se hará una ablución progresiva con tracción. En
algunos casos hace falta una tenotomía de los abductores en caso de que haya una
excesiva contractura de los mismos. Después de tres semanas de tracción se
procede a la reducción cerrada bajo anestesia general. La cadera debe ser
estable en la posición de seguridad, con flexión y abducción de 45º a 60 °. Si
los músculos abductores están tensos, se debe realizar una tenotomía percutánea
pero se debe evitar una abducción excesiva. Se inmoviliza con un yeso
pelvipédico
Con este método se logra una reducción concéntrica en el 60 a
80% de los casos dependiendo de su edad.
Hay que insistir en que la reducción concéntrica debe ser
confirmada mediante artrografía y la tomografía axial computador puede ayudar a
confirmar la reducción después de colocar un yeso pelvipédico. Las radiografías
simples no son útiles para este fin ya que su realización con un yeso en la
cadera puede conducir a errores de apreciación.
El yeso se cambia cada seis semanas bajo anestesia general hasta
que la articulación sea estable (generalmente de doce a dieciséis semanas), y se
puede inmovilizar al niño con una ortesis de abducción y durante tres a seis
meses más sólo durante la noche. También se puede retirar el yeso a los dos
meses y colocar una férula de abducción permanente durante nueve-dieciocho
meses, seguido de seis meses más de uso nocturno. Posteriormente se retira tras
comprobación de un desarrollo adecuado de la articulación con el estudio
radiográfico.
En el caso de que tras el estudio artrográfico se comprueba que no se consigue
la reducción, se indicará la reducción abierta.
Las indicaciones formales para la reducción abierta de la cadera comprenden la
imposibilidad para obtener la reducción, y la necesidad de colocar la cadera en
una posición tan extrema para mantener la reducción que haya riesgo de
osteonecrosis. Otra indicación de la reducción abierta es cuando el diagnóstico
se le realiza en niños mayores de tres años.
Una vez que la cabeza femoral ha sido reducida concéntricamente el desarrollo
acetabular continúa hasta la edad de cuatro años y en menor cuantía hasta los
ocho años.
Entre las causas mayores para la persistencia de displasia
acetabular se encuentra el fracaso en la obtención de una reducción concéntrica
o la emigración lateral precoz de la cabeza femoral tras la reducción. La
osteonecrosis puede tener también un efecto adverso.
Tratamiento entre el año y los dos años y medio
Se hace tracción y abducción durante tres semanas. Tenotomía percutánea o
miotomía de los aductores. A las tres semanas se comprueba la reducción mediante
artrografía. Si la artrografía es normal se sigue el tratamiento conservador
antes descrito.
Si se comprueba que hay incongruencia articular tras la artrografía se procede a
la corrección de la deformidad esquelética secundaria a nivel de la cadera, bien
sea mediante una osteotomía innominada redireccional o una osteotomía
desrotatoria del fémur. Estas intervenciones se pueden realizar al mismo tiempo
que se lleva a cabo la reducción abierta o en un segundo tiempo quirúrgico. La
elección entre la osteotomía innominada o la osteotomía femoral depende de la
experiencia del cirujano pues ambas han producido resultados similares según se
desprende de la revisión de la literatura. Existe controversia acerca de si la
reducción abierta y la osteotomía deben practicarse al mismo tiempo o en dos
tiempos diferentes, habiendo argumentos en favor de ambas posibilidades: riesgo
de reluxación y rigidez con la cirugía simultánea frente a más morbilidad y
necesidad de doble hospitalización en la cirugía en dos tiempos.
Entre los dos años y medio y los cuatro años
Generalmente la tracción, no es eficaz aunque se puede intentar durante dos
semanas. En el caso de que fracase se procede la siguiente forma:
-
Tenotomía de abductores y de psoas.
-
Reducción abierta y osteotomía de Salter ya que es difícil
que el acetábulo se remodele espontáneamente a esta edad, por un lado y por
otro como factor de estabilización de la cabeza en reducción.
-
Capsuloplastia.
-
Osteotomía femoral varizante desrotatoria e
-
inmovilización con un yeso pelvipédico en neutro durante
seis semanas.
-
A los tres meses se retira el yeso.
Se recomienda combinar la reducción con una osteotomía pelviana
o femoral, o ambas, porque la remodelación espontánea parece no corregir
significativamente la displasia acetabular.
Las osteotomías femorales aisladas son útiles para el tratamiento de una
displasia acetabular residual después de una reducción satisfactoria de la
cadera sólo en los niños menores de cuatro años de edad. Entre los cuatro y los
ocho años, la respuesta acetabular a la osteotomía femoral es varíable. Por
encima de los ocho años de edad no existe indicación para una osteotomía femoral
aisladas como tratamiento de la displasia acetabular residual.
Tratamiento a partir de los cuatro años
Si se plantea una osteotomía varizante y desrotatoria debe
hacerse antes de los cuatro años, debido a la capacidad limitada del acetábulo
para remodelar después de esa edad. Después de los cuatro años las técnicas
acetabulares son consideradas generalmente más eficaces que las femorales. Entre
los cuatro y los ocho años, la respuesta acetabular a la osteotomía femoral es
variable.
En general el procedimiento de elección que es la osteotomía pelviana (tipo
Salter o Pemberton) para resolver la displasia acetabular residual en el
tratamiento de la displasia del desarrollo de la cadera. Los niños con un
acetábulo muy aumentado de tamaño pueden beneficiarse de una osteotomía que
reduzca la capacidad de acetábulo, a la vez que horizontalice el techo superior
del mismo (acetabuloplastia de Pemberton).
En caso de displasias asintomáticas con cambios degenerativos en adolescentes y
adultos jóvenes el tratamiento es controvertido. En los casos sintomáticos se
puede recurrir a técnicas de reconstrucción con reorientaciones acetabulares,
combinada, en ocasiones, con osteotomía femoral. Si la reorientación compleja de
la cadera es imposible para conseguir una cadera estable concéntricamente se
puede intentar una técnica de recuperación, como la osteotomía de Chiari o la
tectoplasia acetabular de Staheli.
La posterior necrosis, si produce colapso y subluxación residual debe tratarse
mediante el uso continuo de una ortesis de abducción u osteotomía pelviana.
La dismetría se puede tratar mediante epifisiodesis femoral contralateral a la
edad oportuna.
Es obligatorio el seguimiento de todas las caderas tratadas hasta que el niño
alcancé la madurez esquelética. Existe el riesgo de que durante la adolescencia
se deteriore el proceso de curación por el frenado tardío del crecimiento
acetabular o femoral proximal y sobre todo por el fracaso del desarrollo de la
epífisis acetabular lateral y por el cierre asimétrico de la placa fiscalía del
fémur proximal.
El resultado final de abandonar el tratamiento o del no
tratamiento es la artrosis de la cadera, lo cual les produce
dolor y cojera. Estas personas deben ser sometidas en ocasiones a múltiples
intervenciones cuyos resultados no son en general tan buenos como los del
tratamiento temprano en el niño.
La cojera de estos pacientes adultos es consecuencia del desgaste producido en
la cadera , y de la diferencia de longitud final
de las extremidades, la cual, aunque en la mayoría de los casos no es
significativa, puede también llegar a requerir tratamiento.
|