|
síndrome de la banda iliotibial
Definición
El síndrome de fricción de la banda iliotibial es una lesión
por sobreuso de los tejidos blandos en la parte distal del
muslo, en la parte externa de la rodilla. Es una de las principales
causas de dolor lateral de rodilla en los corredores y ciclistas. La
banda iliotibial es una banda gruesa del tejido blando fibroso que
se extiende de la cadera hacia abajo por la parte exterior del
muslo, y se inserta en la tibia. La banda es crucial para la
estabilización de la rodilla en la marcha, desplazándose desde la
parte posterior del fémur a la parte anterior durante la marcha. El
rozamiento continuo de la banda sobre el epicóndilo lateral femoral
con la flexión y extensión repetida de la rodilla durante la carrera
puede provocar inflamación de la zona. Ocasionalmente, la banda
iliotibial se inflama en su origen proximal y causa dolor referido
de la cadera
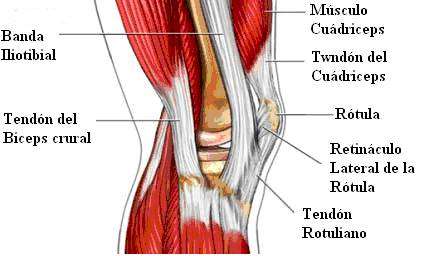
Tendones de la parte externa de la rodilla
Anatomía funcional
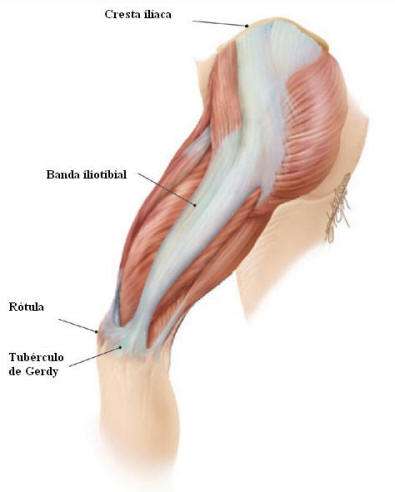
La banda o cintilla iliotibial es la condensación de la fascia
formada por el músculo tensor de la fascia lata y el glúteo mayor.
La banda iliotibial es una gran estructura plana que se origina en
la cresta ilíaca y se inserta en el aspecto lateral de la tibia
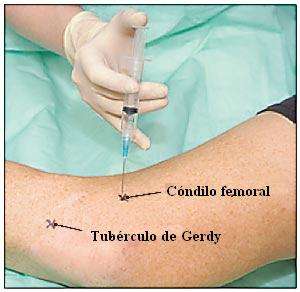
proximal concretamente en el tubérculo Gerdy (ver
figura). La banda funciona como un ligamento lateral entre
el cóndilo femoral lateral y la tibia en la estabilización de la
rodilla. La banda iliotibial asiste en 4 movimientos de las
extremidades inferiores:
 |
Abducción a la articulación de la cadera.
|
 |
Contribuye a la rotación interna de la cadera cuando la
articulación de la cadera es flexionada a 30 °.
|
 |
Ayuda con la extensión de la rodilla cuando la rodilla está en
menos de 30° de flexión. |
 |
Ayuda con flexión de la rodilla cuando la rodilla se encuentra
en más de 30 º de flexión. |
La banda iliotibial no está sujeta al hueso, en el trayecto entre el
tubérculo Gerdy y el epicóndilo femoral lateral. Esta falta de apego
le permite moverse anterior y posteriormente con flexión y extensión
de la rodilla. Una hipótesis es que este movimiento puede provocar
que la banda friccione contra el cóndilo femoral lateral causando
inflamación.
Hay una bolsa que se encuentra localizada debajo de la banda
iliotibial que se extiende desde el epicóndilo lateral del fémur
hasta el tubérculo Gerdy. Esta bolsa se inflama y causa una
sensación de chasquidos o crepitación en los movimientos de
flexo-extensión de la rodilla. La bolsa inflamada puede añadir otro
componente a la tendinitis de la banda iliotibial.
Biomecánica específica de cada deporte
En los corredores, el borde posterior de la banda iliotibial choca
contra el epicóndilo lateral del fémur justo después de que el pie
golpea en el ciclo de la marcha. Esta fricción se produce en o
ligeramente por debajo de los 30 ° de flexión de la rodilla. Al
correr cuesta abaja o al correr con velocidad más lenta pueden
exacerbar el síndrome de la banda iliotibial ya que la rodilla
tiende a flexionarse menos en el golpe del pie.
En los ciclistas, la banda iliotibial se desliza anteriormente
cuando se pedalea a hacia abajo y posteriormente cuando se pedalea
hacia arriba. La banda iliotibial está predispuesta a la fricción,
irritación, y microtraumas durante este movimiento repetitivo, ya
que sus fibras posteriores se adhieren estrechamente al epicóndilo
femoral lateral.
Causas
El síndrome de la banda iliotibial es el resultado de la inflamación
e irritación de la porción distal del tendón iliotibial, ya que
frota contra el cóndilo femoral lateral, o menos comúnmente, la
tuberosidad mayor. Esta lesión por sobreuso repetitivo ocurre con la
flexión y extensión de la rodilla. La inflamación e irritación de la
banda iliotibial, también puede ocurrir por falta de flexibilidad de
la banda iliotibial, que puede resultar en un aumento de la tensión
de la misma en la fase de apoyo de la carrera.
Este frotamiento excesivo puede irritar el tendón en sí mismo
y/o el tejido blando subyacente.
 |
Ciclistas
 |
Los ciclistas pueden sufrir un síndrome de la banda
iliotibial debido al posicionamiento sobre la bicicleta.
La excesiva rotación interna o medial de los fiadores
de la bicicleta y un asiento demasiado alto son las 2
causas principales del síndrome de la banda iliotibial
de los ciclistas. |
 |
Los ciclistas con rotación externa de la tibia
proximal superior a 20°: El estrés se crea en la banda
iliotibial, si el ciclista coloca los zapatos mirando
hacia delante. |
 |
El ciclista con alineación en varo de la rodilla o
pronación activa provoca en el tramo más distal de la
banda iliotibial un mayor estiramiento cuando monta, con
rotación interna del fiador.
|
 |
Mala adaptación del sillín de la bicicleta: Una sillín
demasiado alto hace que el ciclista tenga que extender
la rodilla más de 150°. Esta extensión exagerada de la
rodilla causas la parte distal de la banda iliotibial
roce en el cóndilo femoral lateral. Los Sillines de
bicicletas que se coloca demasiado lejos hacia atrás
provocan que al ciclista le cuesta llegar al pedal con
el consiguiente estiramiento de la banda iliotibial.
|
|
 |
Corredores
 |
El borde posterior de la banda iliotibial choca en
contra el epicóndilo lateral del fémur justo después de
que el pie golpee en el suelo durante el ciclo de la
marcha. Esta fricción se produce en o ligeramente por
debajo de 30 ° de flexión de la rodilla. El correr
cuesta abajo o el correr a velocidades más lentas pueden
exacerbar el síndrome de la banda iliotibial ya que la
rodilla tiende a estar menos flexionada cuando el pie
golpea el suelo.
|
 |
Correr sobre superficies duras y superficies inclinadas:
La pierna lesionada a menudo es la que está en la parte
más baja, de la pista.
|
 |
zapatillas desgastadas o inadecuadas.
|
 |
las extremidades inferiores y pie de desalineación -
valgus o varus alineación de la pierna o pierna
discrepancia de longitud.
|
 |
Los corredores de larga distancia de tienen una mayor
incidencia de síndrome de la banda iliotibial que los de
corta distancia y los velocistas. Esta mayor incidencia
puede deberse a cambios en la biomecánica de la carrera
frente al Sprint. La debilidad de los grupos musculares
en la cadena cinética también puede dar lugar a la
aparición del síndrome de la banda iliotibial. La
debilidad en los abductores de la articulación de la
cadera, tales como los músculos glúteos medio puede dar
lugar a mayores fuerzas en la banda iliotibial y el
tensor de fascia lata. |
 |
Los corredores de larga distancia tienden a golpe de
talón y una fase de estancia más prominente y extensa en
comparación con los velocistas. La banda iliotibial está
sometida a mayor tensión durante el primer tercio de la
fase de estancia. |
|

Las causas de la fricción excesiva incluyen factores biomecánicos
predisponentes y sobreuso.
Factores De Riesgo
Un factor de riesgo es algo que aumenta la posibilidad de adquirir
una enfermedad o una condición. Los factores de riesgo para el
síndrome de la banda iliotibial incluyen: Tabla I
|
Tabla I
Factores de riesgo |
|
Una banda iliotibial corta y tensa.
Un epicóndilo femoral lateral muy prominente.
Problemas relacionados con el pie o la cadera.
Piernas arqueadas (genu varo). Un desgaste excesivo en el borde
exterior del talón de un zapato de correr (en comparación con el
interior) es un indicador común de genu varo en los corredores
Rotación interna de la pierna
Aumento de pronación del pie
Disimetría de extremidades inferiores.
Algunos deportes con movimientos repetitivos, tales como carrera,
ciclismo, levantador de pesos, kárate, jugar a bolos, etc.
Correr subiendo o bajando pendientes, por superficies duras, por
superficies irregulares (orilla de la carretera, pista cubierta). La
pierna que se sitúa por la parte baja es la que se lesiona.
Técnica Incorrecta de entrenamiento
Carreras demasiado largas o ciclismo demasiado rápido.
Sobre-entrenamiento
Equipo (ej, bicicleta) que no se acople correctamente al usuario
Uso de calzado inadecuado para un deporte o una actividad atlética
determinada.
Uso de equipo o calzado deteriorado.
No hacer estiramientos ni precalentamiento correctamente antes de la
práctica deportiva.
Desequilibrios musculares debido a no potenciar los músculos
oponentes (tales como cuadriceps y tendones de la corva).
La debilidad de los músculos abductores de cadera. (La potenciación
de los abductores de la cadera ha conducido a la mejoría de los
síntoma)
|
Fisiopatología
La banda iliotibial es una cinta densa de tejido fibrosos que se
origina a partir de la espina ilíaca anterior superior y se extiende
por la parte lateral del muslo a la rodilla. Se e inserta en el
cóndilo tibial lateral (en el tubérculo de Gerdy) y la porción
distal del fémur. Cuando la rodilla se extiende, la banda iliotibial
es anterior al cóndilo lateral del femoral. Cuando la rodilla se
flexiona más de 30 °, la banda iliotibial es posterior al cóndilo
femoral lateral.
Clínica
Síntomas
La queja inicial primaria en pacientes con el síndrome de la banda
iliotibial es dolor sordo, difuso sobre el aspecto lateral de la
rodilla. Estos pacientes no pueden con frecuencia indicar un área
específica de dolor, y tienden a utilizar la palma de la mano para
indicar la zona del dolor, sobre toda la parte lateral de la
rodilla. Sin embargo, en algunos casos, la presentación de los
síntomas es el dolor de cadera en el trocánter mayor
 |
Dolor con
actividad
 |
Típicamente, el paciente con síndrome de la banda
iliotibial se presenta con un dolor de inicio
insidioso en la parte lateral de la rodilla que
comienza después de terminar una carrera o de varios
minutos después de empezada, sin embargo, como la banda
iliotibial se irrita cada vez más, los síntomas
comienzan típicamente nada más empezar una sesión del
ejercicio y pueden incluso persistir cuando la persona
está en descanso. |
 |
En la fase
temprana del curso de la lesión, del dolor puede
desaparecer generalmente después de terminar la carrera.
|
 |
Si el
atleta continúa corriendo, el dolor puede progresar y
estar presente durante caminar y entre las sesiones de
entrenamiento. |
|
 |
El dolor
localizado sobre el epicóndilo femoral lateral: Con tiempo y
la actividad continuada, el dolorimiento lateral inicial
progresa en un malestar más doloroso, más agudo, y localizado
sobre el epicóndilo femoral lateral y/o el tubérculo tibial
lateral
 |
El atleta
es capaz de localizar el dolor lateral de la rodilla
aproximadamente 2 centímetros sobre la interlínea
articular lateral. |
 |
En
pacientes no tratados, eventualmente, el dolor puede
irradiar a la tibia distal, pantorrilla, y hasta
la parte lateral del muslo. |
|
 |
Dolor al subir escaleras y correr cuesta abajo
 |
Dolor
experimentado al subir escaleras y correr cuesta abajo
es común, cuando corre alargando la zancada, o al
permanecer sentado durante largos períodos de tiempo
con la rodilla en posición flexionada. |
 |
El dolor
puede aparecer con cualquier actividad que con soporte
de carga que coloque la rodilla en, aproximadamente, 30°
de flexión. |
|
 |
Dolor en reposo
 |
El dolor
en reposo se asocia generalmente a tendinitis
severa, rotura del menisco lateral, contusión del
cóndilo femoral lateral, o lesión del cartílago.
|
 |
En
cualquier caso, el dolor en reposo, y sin no hay
historia de trauma agudo o repetido, se debe investigar
para descartar la posibilidad de neoplasia, infección, o
artropatía inflamatoria. |
|
Exploración física
 |
Marcha anormal: El paciente puede caminar con la rodilla
en extensión, ya que de este modo evita el roce del tendón sobre
el epicóndilo femoral lateral. |
 |
Se puede observar hinchazón, aunque no es frecuente, en
la banda iliotibial distal, y la palpación cuidadosa del miembro
afectado puede revelar puntos gatillo múltiples en el
vasto lateral, el glúteo medio, y el bíceps femoral. |
 |
Puede haber crujidos o crepitación cuando la rodilla pasa
de la flexión a la extensión. |
 |
Se debe determinar la fuerza de la extremidad inferior, en
particular de los músculos extensores, flexores de la rodilla y
los abductores de la cadera. La debilidad en estos grupos
musculares se ha asociado al desarrollo del síndrome de la
banda iliotibial. |
 |
Se observa un punto hipersensible a la palpación del
epicóndilo femoral lateral, así como con la palpación de un
sitio situado a 2-4 cm por encima de la línea articular
lateral y en el tubérculo de Gerdy. |

 |
La hipersensibilidad es con frecuencia peor cuando el paciente
está en una posición de extensión de la rodilla y se dobla a 30
grados. En este ángulo, la banda iliotibial resbala sobre el
cóndilo femoral y está en la tensión máxima; así se reproducen
los síntomas del paciente. |
 |
Reproducción del dolor: El dolor puede ser provocado con
flexión de rodilla a 30 °, mientras que se aplica un estrés en
varo a la rodilla. |
 |
Test de compresión de Noble. Este test se hace con el
paciente en decúbito supino. El dedo pulgar del explorador se
pone sobre el cóndilo femoral lateral y se hace una
flexo-extensión activa de la rodilla. El máximo dolor aparece
cuando la rodilla está en una flexión de 30º. |
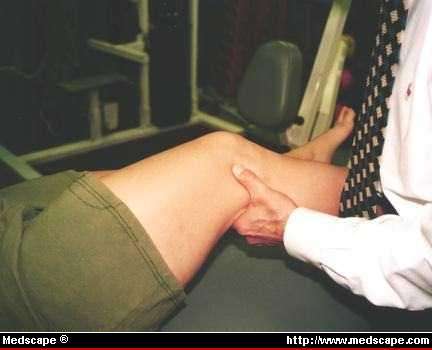
 |
La prueba del
Ober
se puede utilizar para determinar la flexibilidad o tirantez
de la banda iliotibial (Cuadro 2). El enfermo se acuesta
sobre el lado sano. Hacer abducción sobre la pierna lesionada y
flexión de la rodilla a 90º , mientras se conserva la
articulación de la cadera en posición neutra para relajar la
cintilla iliotibial. |

A
continuación se suelta la pierna que está en abducción. Si la
cintilla iliotibial es normal, el muslo caerá hacia la posición
de aducción,

sin embargo si
hay contractura de la fascia lata o de la cintilla iliotibial,
el muslo se quedará en abducción cuando se suelte la pierna.

Otra forma de hacer la prueba de Ober:
El paciente permanece tumbado
sobre el lado bueno. La cadera y la rodilla se flexionan a 90º. Si
la banda iliotibial está contracturada, el paciente tiene dificultad
par aducir la pierna más allá de la línea media, y puede sentir
dolor en la parte lateral de la rodilla (flechas)

Prueba de Renne.
Aparición espontánea del dolor cuando el sujeto se coloca en
apoyo unipodal sobre el lado afectado, con la rodilla flexionada
de 30 a 40 grados.

Diagnostico
El diagnóstico se basa en la historia clínica y en la
exploración física. Si hay alguna duda o se sospecha otra patología,
la RM puede ayudar y proporcionar información adicional sobre
todo en los pacientes considerados para la cirugía. En pacientes con
síndrome de la banda iliotibial, la resonancia magnética demuestra
una banda iliotibial gruesa sobre el epicóndilo femoral lateral y
detecta a menudo una colección líquida profundamente a la banda
iliotibial en la misma región.
|
Tabla II
Diagnóstico diferencial del dolor en la parte lateral de la
rodilla |
|
Tendinopatía del bíceps femoral, vasto lateral y poplíteo
Enfermedad degenerativa articular
Lesión del cartílago del cóndilo femoral lateral
Contusión ósea del cóndilo femoral lateral
Rotura del ligamento cruzado anterior o posterior
Esguinces del ligamento colateral lateral
Roturas del menisco lateral
Distensión o rotura del gastocnemio
Dolor miofascial
Lesión del nervio peroneo común
Síndrome de hiperpresión rotuliana externa
Rotura de estrés del fémur
Dolor referido de la columna lumbar
Fractura de estrés
Esguince de la articulación tibioperonea proximal
Neoplasia
Infección |
Tratamiento
El tratamiento generalmente es conservador y requiere medicación
antiinflamatoria, frío local después de la actividad, modificación
de la actividad, reposo relativo o disminución de la intensidad del
entrenamiento, masaje, estiramientos y potenciación del miembro
afectado. La meta es reducir al mínimo la fricción de la banda
iliotibial sobre el cóndilo femoral.
La mayoría de los corredores con kilometraje bajo responden a un
régimen de tratamiento medico con antiinflamatorios y estiramientos
; sin embargo, los corredores competitivos o del alto-kilometraje
pueden necesitar un programa más intensivo de tratamiento.
La meta inicial del tratamiento debe ser aliviar la inflamación
usando hielo y medicamentos antiinflamatorios. La educación del
paciente y la modificación de la actividad son cruciales para
el tratamiento adecuado. Se prohíbe cualquier actividad que requiera
la flexión y la extensión repetidas de la rodilla. Durante el
tratamiento, el paciente puede nadar para mantener la aptitud
cardiovascular. Si la hinchazón visible o el dolor persisten con la
deambulación durante más de tres días después de iniciar el
tratamiento, se puede considerar el poner una infiltración con
corticoides (Cuadro 3).
Programa de rehabilitación
Mientras que la inflamación aguda disminuye, el paciente debe
comenzar un régimen de estiramientos que se centre en la banda
iliotibial así como en los flexores de la cadera y los flexores
plantares. Los estiramientos comunes de la banda iliotibial (figuras
siguientes) se han demostrado eficaces en la consecución de dicho
estiramiento. En un estudio en atletas se ha demostrado su eficacia,
pero estos atletas no tenían síndrome de la banda iliotibial.
Aunque este estudio demuestra ser eficaz para estirar la banda
iliotibial, los participantes en el estudio no tenían un síndrome de
la banda iliotibial.
|
 |
| Cruzar la pierna lesionada por detrás e inclinada hacia
el lado ileso. Este estiramiento se hace mejor con los
brazos sobre la cabeza, creando un "arco" desde el tobillo a
la mano en el lado lesionado. |
Una vez que el paciente pueda realizar estiramientos sin dolor, se
iniciará un programa de potenciación. El entrenamiento de la fuerza
debe ser una parte integral del régimen de cualquier corredor o
ciclista; sin embargo, para los pacientes con síndrome de la
banda iliotibial, hay que poner un énfasis especial en la
potenciación del músculo glúteo medio. Un ejercicio de potenciación
dirigido al músculo glúteo medio se ve en la figura siguiente.
|
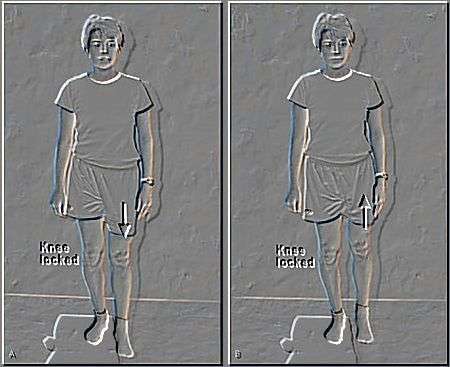 |
Supongamos que el problema radique en
la pierna derecha.
Colocarse sobre una banqueta con las piernas rectas y las
rodillas juntas. La banqueta se coloca cerca de una pared,
colocarse de lado de la pared y apoyarse con la mano
izquierda en ella.
Hacer descender el pie izquierdo por el lateral del banco de
forma que la cadera izquierda queda por debajo de la
derecha. Todo ello con la piernas rectas y juntas. Además,
la cadera derecha debe moverse hacia el exterior. Hacer
descender el pie izquierdo y hacer subir y desplazar hacia
la derecha la cadera derecha.
Se debe hacer recaer todo el peso posible hacia el interior
y el talón del pie derecho.
Esto simula el movimiento natural de pronación del pie.
Una vez echo esto, flexionar la rodilla derecha 10-15 grados
y posteriormente mover la cadera repetidamente hacia
adelante y hacia atrás 20 cms.
Este movimiento se debe hacer sin variar el ángulo de
flexión de la rodilla, cargando el peso del cuerpo sobre el
talón apoyado, parte interna del pie derecho, y lo que es
muy importante con la cadera derecha por encima de la
izquierda y desplazada hacia la derecha, es decir hacia
afuera.
Hacer 15 repeticiones del movimiento adelante-atrás de la
cadera varias veces al día. |
Es importante el uso superficial de calor y de estiramientos antes
del ejercicio, y el uso de hielo después de la actividad. El calor
debe aplicarse antes y durante el estiramiento durante al menos 5-10
minutos, el hielo y los tratamientos deben ser empleados con un
paquete de frío aplicado a la zona durante 10-15 minutos o un masaje
de hielo, lo que supone el roce de hielo sobre la región inflamada
durante 3 -5 Minutos o hasta que el área esté adormecida.
Además de la crioterapia, el tratamiento de fisioterapia en la fase
aguda puede incluir modalidades tales como fonoforesis o
iontoforesis, para ayudar a disminuir la inflamación.
La fisioterapia es uno de los pilares del tratamiento del síndrome
de la banda iliotibial, además de reducir la inflamación e
irritación.
El fisioterapeuta o el médico especialista pueden asesorar al atleta
para modificar su programa de entrenamiento a fin de que la
terapia actúe más rápido y se vean antes los resultados. La carrera
y el ciclismo deben reducirse para evitar el estrés a la banda
iliotibial.
Se debe tener en cuenta lo siguiente:
 |
En los corredores
 |
Usar calzado adecuado también es muy importante en los
individuos con síndrome de la banda iliotibial. Se debe
inspeccionar los zapatos de correr para ver el
desgaste desigual o excesivo.
|
 |
Evaluar e identificar los factores anatómicos, que
pueden contribuir a un síndrome de la banda iliotibial.
Si hay discrepancia de la longitud de las piernas, se
puede considerar la prescripción de un alza en el talón.
Muchos corredores tienen una tendencia hacia la
pronación o la supinación del pie. Si se diera el caso
podría prescribirse una ortesis adecuada para su
problema. |
 |
Los corredores deben evitar correr en superficies
inclinadas.
|
|
 |
Ciclistas
 |
A menudo los ciclistas diagnosticados de síndrome de la
banda iliotibial tienen sus abrazaderas colocadas en
rotación interna. Esta posición aumenta la tensión en la
banda iliotibial. Para eliminar esta tensión, las
abrazaderas se deben ajustar para conseguir un
alineamiento anatómico o en rotación externa para
reducir el estiramiento en la banda iliotibial. Si el
ciclista lleva unos pedales fijos, a menudo puede ser
beneficioso un cambio a pedales flotantes.
|
 |
Evaluar posición del sillín. Un sillín demasiado alto
debe ser ajustado de modo que cuando el pie este en la
parte mas baja, la rodilla debe tener una flexión de
30-35°. Considerar el de reducir la tensión en la banda
iliotibial ensanchando la postura de la bici del
ciclista y mejorando la alineación de la cadera y del
pie. Esta corrección puede ser lograda colocando
espaciadores entre el pedal y el brazo del pedal.
|
|
Dado que algunos casos de síndrome de la banda iliotibial son
causados por exceso de tensión, el fisioterapeuta puede ayudar a
incorporar las técnicas de estiramiento adecuado en el paciente en
la rutina del ejercicio. Estos ejercicios se concentran en aumentar
la flexibilidad de la banda iliotibial y de los músculos glúteos.
Otros músculos que comúnmente requieren atención para incluir la
flexibilidad isquiotibiales, cuadriceps, gastrocnemio, y soleo.
La movilización de tejidos blandos y técnicas de masaje se pueden
utilizar para ayudar a alargar la banda iliotibial lesionada. Antes
de la movilización de los tejidos, el fisioterapeuta puede llevar a
cabo un tratamiento de ultrasonido en la banda iliotibial para
aumentar el flujo sanguíneo a la zona y preparar los tejidos para le
estiramiento.
A medida que el paciente mejore de sus síntomas, la fisioterapia
puede progresar hacia la potenciación y el mantenimiento. El
fisioterapeuta debe instruir al paciente en un programa de ejercicio
que debe seguir en su casa para mejorar la fuerza y la resistencia
de la cadera y la rodilla, así como la espalda y abdominales. El
fortalecimiento de los abductores de la articulación de la cadera y
flexores y extensores de la rodilla es un componente importante de
la rehabilitación. Una vez que el paciente es capaz de completar
todos los ejercicios de fortalecimiento, sin molestias, puede
regresar gradualmente al régimen formación anterior a la lesión.
La carrera se reiniciará solamente después que el paciente puede
realizar todos los ejercicios de potenciación sin dolor. La vuelta a
la carrera debe ser gradual, empezando con un paso cómodo en una
superficie sin desnivel. Si el paciente puede tolerar este tipo de
carrera sin dolor, se puede aumentar el kilometraje lentamente. Para
la primera semana, los pacientes deben correr solamente días
alternos, comenzando con sprints fáciles en una superficie sin
desnivel. La mayoría de los pacientes mejoran en el plazo de tres a
seis semanas si son disciplinados con sus limitaciones en el
estiramiento y la actividad.
Para los pacientes que no responden al tratamiento conservador, se
puede considerar la infiltración local y la cirugía.
Infiltraciones locales con corticosteroides
Puede estar indicado en pacientes que no responden a los
estiramientos, fisioterapia, y modificación del ejercicio.
Si a pesar de todos estos tratamientos, el paciente sigue sin
mejorar, entonces está indicada la cirugía.
Intervención quirúrgica
Existen informes de la intervención quirúrgica para el
síndrome de la banda iliotibial recurrente que no han respondido al
tratamiento conservador.
La operación puede incluir:
 |
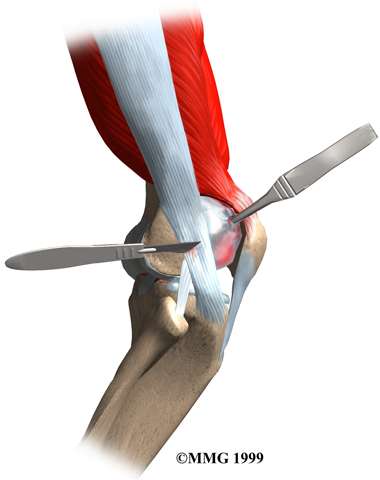
la liberación de la parte posterior de la banda iliotibial. El
abordaje más común es el descrito por Martens, que consiste en
liberar los 2 centímetros posteriores de la banda iliotibial
cuando pasa sobre el epicóndilo lateral del fémur. En un estudio
retrospectivo10 de 45 pacientes a los que se les practico la
liberación quirúrgica de su banda iliotibial, en el 84 por
ciento de los pacientes los resultados de la cirugía eran buenos
a excelente. Noble describe un procedimiento que implica la
liberación de segmento posterior de la banda iliotibial. Ambos
procedimientos son por lo general eficaces. Los corredores
deberán ser advertidos, sin embargo, que tal vez no puedan
regresar a su nivel de competición previo a la lesión.
|
 |
también
se han realizado Z-plastias y últimamente por media de
artroscopia se han creado ojales en forma de diamante, para
disminuir la tensión de la banda iliotibial.(Ilizaliturri, 2006)
|
 |
la realización de una osteotomía del epicóndilo femoral lateral,
o |
 |
realizar una bursectomía. |
Prevención
Evitar las causas de síndrome de la banda iliotibial es la mejor
manera de prevenirlo.
Esto puede incluir:
 |
El aprender técnicas apropiadas de entrenamiento
|
 |
El usar zapatos adecuados para cada deporte
|
 |
El sustituir los zapatos cuando estén desgastados.
|
 |
Siendo enterado de superficies que se corre
|
 |
Usar un equipamiento correctamente adecuado.
|
 |
Aumentar el kilometraje y el levantamiento de peso gradualmente,
y en el momento de levantar pesos hacer pequeños incrementos
cada día.
|
 |
Potenciación del cuadriceps y tendones de la corva
|
 |
Estiramientos de la banda iliotibial.
|
 |
Evaluar la posibilidad de ortesis en el pie, en caso necesario.
|
Mas ejercicios
|
 |
 |
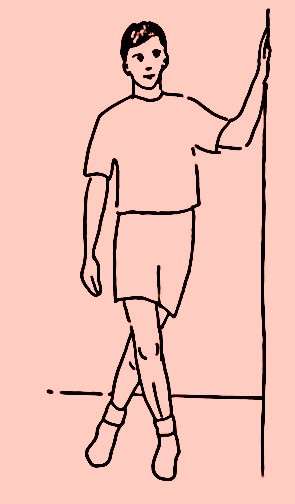
| El paciente está a una cómoda distancia de
la pared y, con las rodillas extendidas, se inclina el
hombro contra la pared para estirar la banda iliotibial
ipsilateral. |
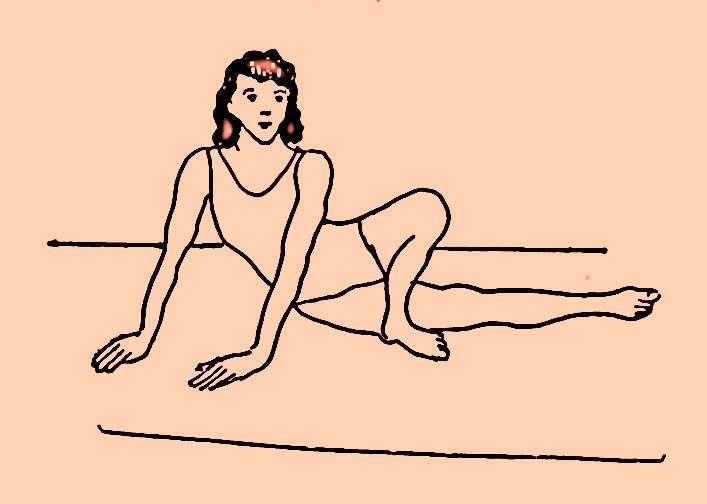
Estiramiento de la banda iliotibial
realizado en un posición de acostado de lado. |
 |
 |
Posición de inicio
1. De pie con su dedo del pie izquierdo tocando su talón
derecho y los pies en ángulo recto.
2. Coloque sus manos sobre sus caderas - utilizar sus manos
en sus caderas para recordarle que la parte que tiene que
doblar se aplica a la articulación de la cadera, y no a la
parte inferior de la espalda.
3. La pelvis esta Neutral
4.fije las escápulas.
5. Barbilla levemente encogida. |
Acción
1. Mantenerse en esta posición e inspirar
2. (espirar): reclinarse a su derecha, con el movimiento
localizado en la articulación de la cadera.
3. Mantenerse y , inspire y sentir el estiramiento en el
músculo tensor de la fascia lata un lado del hueso de
la cadera , (que debe estar bajo la mano izquierda).
4. Mantener este estiramiento durante 2 respiraciones.
5. (espirar): Volver a la posición vertical.
6. Cinco veces cada pierna
7. Caminar unos pasos para permitir que el músculo tensor de
la fascia lata se relaje y retorne a su longitud normal. |
|
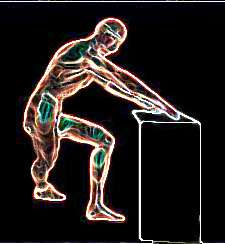 |
Vista lateral 1.-Colocar la pierna
derecha detrás de la izquierda
2.-Flexionar la cintura apoyándose sobre un soporte como
una mesa o un mueble
3- A medida que se flexiona la rodilla izquierda,
deslizar la derecha hacia afuera por debajo del cuerpo.
Mantener la rodilla derecha recta
4.-Flexionar el cuerpo hacia la pierna derecha
Se sentirá un estiramiento a lo largo de la cara externa
de la pierna derecha |
|
 |
Vista de frente Se ha retirado la
mesa par ver mejor el estiramiento.
Si se inclina el cuerpo hacia la pierna que se está
estirando, entonces este tramo se conseguirá un mejor
estiramiento de la banda iliotibial. En el ejemplo, la
figura se doble (en la cintura) se dobla hacia la derecha de
la imagen.
|
 |
 |
| Tirar del pie hasta detrás de las nalgas.
Cruzar la pierna sana sobre la pierna lesionada y presione
hacia abajo, mantener durante 30 segundos. |
Cruzar la pierna lesionada sobre la pierna
del lado ileso y tire de la pierna tan cerca de su
pecho como sea posible. |
|
 |
 |
| Rodillo de espuma (a la izquierda y abajo):
Rular la pierna lesionada sobre el rodillo de espuma, añadir
poco a poco más de tiempo cada día para ayudar a movilizar
los tejidos y romper el tejido cicatrizal. |
Pierna lado Ascensores: Mantener la parte
posterior de la pierna y las nalgas contra la pared. Deslice
la pierna hacia arriba por la pared y mantenerla elevada
durante 5 segundos y luego deslizarla hacia abajo. La punto
de los dedos de los pies deben mirar hacia abajo. Comenzar
con una serie de 20 de cada pierna, después de 1 semana
añadir 5 más. Cada 2 días añadir 5 más en la medida en que
se tolera bien hasta llegar hasta 3 series de 20
elevaciones. |
|