|
Cirugía minimamente invasiva de la columna
La discectomía quirúrgica es el método más eficaz para proporcionar un alivio
rápido de la ciática en los enfermos que no han podido resolver su dolor con un
manejo conservador. Existen diversas técnicas, pero ninguna ha demostrado ser
superior a otra. La más reciente y extendida es la microdiscectomía, en la que
se utiliza un microscopio para acceder y manipular la zona de la lesión. Bien
indicada, acaba con el dolor en más del 95% de los casos.
Pero tampoco es la panacea. El éxito de la cirugía
depende de la buena elección de los candidatos a la intervención. De hecho, un
máximo del 5% de estas lesiones son operables. Los
requisitos para que el paciente encuentre alivio en el quirófano son que sufra
de ciática (dolor irradiado a la pierna), de una duración superior a las seis
semanas y que las molestias sean suficientemente intensas como para afectar a su
calidad de vida. Además, la lesión discal debe estar clara en la resonancia
magnética.
El resultado de una cirugía mal indicada es nefasto, parte de
la mala fama que se le atribuye a la cirugía se debe, precisamente, al sobretratamiento
al que se ha sometido a la hernia discal. Hay demasiada
cirugía para un problema que en más del 90% de los casos se curará sólo.
Esta intervención ha pasado de la euforia al fracaso más estrepitoso. Se
introdujo hace 20 años y amenazó con acabar con la cirugía. Bastaba con
introducir una fina aguja e inyectar un producto enzimático (quimopapaína) en
el disco enfermo para 'disolver' la hernia. Pero saltó la alarma cuando en EEUU
fallecieron varios pacientes a causa de una reacción alérgica atribuida a la
sustancia inyectada.
Desapareció de los quirófanos y hoy se usa de forma residual, a pesar de que los
estudios demuestran que sus beneficios son equiparables a los de la
microdiscectomía, si bien ésta última sigue siendo superior. Algunos
profesionales tratan de rehabilitarla, aunque persiste el temor a la
anafilaxia.
Nucleotomía percutánea
Se trata de otra intervención mínimamente
invasiva. Para eliminar la parte del disco dañada que presiona sobre el nervio
ciático, se usa una pequeña cánula que porta en la punta un bisturí y unas
pinzas para cortar y aspirar el tejido 'enfermo'. No hay datos concluyentes
respecto a sus ventajas sobre la microdiscectomía.
Láser
La fibra óptica se emplea para vaporizar el tejido herniado.
Prótesis de disco
Tampoco hay estudios que demuestren la utilidad de intentar aliviar el dolor
ciático sustituyendo el disco por un implante artificial. Se utilizan en algunos
hospitales públicos en otras dolencias de la columna, principalmente para
pacientes con enfermedad discal degenerativa y como alternativa a una cirugía
compleja, la fusión vertebral (o artrodesis).
La intervención para colocar la prótesis (un 'sandwich' formado por dos bandejas
de metal que se clavan a las vértebras y un disco de plástico en medio) se
realiza abriendo el abdomen y exige separar los grandes vasos
sanguíneos, una operación delicada. Se desconocen los resultados del
implante a largo plazo.
Nucleoplastia electrotérmica
El núcleo pulposo del disco afectado se elimina introduciendo un pequeño
electrodo que emite energía por radiofrecuencia.
Ozonoterapia
El ozono es un componente natural de la atmósfera. Es un gas muy
inestable, que se emplea en la industria desde hace décadas y que en los
últimos años se ha comenzado a usar en la practica médica, como ozono
medicinal (O3), en mezcla con O2 a dosis de 10 a 100 microgramos por
milímetro de oxigeno. El ozono es un potente oxidante, analgésico,
antiinflamatorio y germicida que actúa tanto al nivel de la raíz nerviosa
como del núcleo del disco
La discolisis percutánea con ozono es una de las opciones más populares de tratamiento alternativo a la cirugía. La
terapia consiste en inyectar una mezcla de oxígeno y ozono (4-5 cc) directamente en el
disco intervertebral dañado, en los músculos paravertebrales, o en ambos. Igualmente, el número de infiltraciones puede
variar de una a 12, administradas en un periodo de uno a dos meses.
Mecanismo de acción
El ozono tiene propiedades antiinflamatorias, analgésicas y regeneradoras.
Cuando se inyecta
en el disco ejerce un efecto deshidratante, reseca el núcleo pulposo del disco,
que es rico en proteoglicanos que se degradan por la acción antioxidante
del ozono, con lo que disminuye de volumen, y lo
retrae. Este efecto tarda de 4 a 8 semanas. La resonancia magnética demuestra
que regenera el disco.A nivel muscular combate el dolor al inhibir la acción de las prostaglandinas. A través de la liberación de
enzimas antioxidantes (superóxido-dismutasa, catalasa, etc.) neutralizan
la formación excesiva de radicales ácidos que intervienen en la
producción de inflamación y dolor; Este efecto es inmediato.
EFECTOS DE LA OZONOTERAPIA EN LA HERNIA
DISCAL |
CAUSAS DEL DOLOR:
 |
Inflamación
|
 |
Reacción autoinmune
|
 |
Sustancias neurotóxicas |
 |
Compresión de las raíces nerviosas
|
|
ACCIÓN DEL OZONO
 |
Oxigenación tisular
|
 |
Inhibición de los mediadores del dolor y la
inflamación |
 |
Mejora de la microcirculación |
 |
Aumento de citoquinas inmunosupresoras |
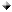 |
¿Hidratación de mucopolisacáridos?
|
|
Técnica
La técnica consiste en la introducción de una
aguja de 0,5 mm de diámetro hasta el centro del disco por la vía
posterolateral con control radiológico. El paciente apenas nota
molestias porque esta con anestesia local y sedación (no anestesia
general). A continuación se comprueba que la aguja está
correctamente situada en el disco mediante una discografía con ozono
a baja concentración. Una vez hecha esta comprobación se introduce
una cantidad (de 10 a 20 cc de mezcla de O2-O3 a una concentración
de 40 mcg/ml).
Esta técnica ha de realizarse en un quirófano con
todas las condiciones de asepsia de una cirugía. La sedación esta
realizada por un anestesista y no necesita intubación. dura de 20 a
60 minutos y se hace en régimen ambulatorio. Normalmente, el
paciente debe ingresar en el Hospital dos horas antes de la
intervención y permanecer al menos una hora en observación, una vez
finalizada esta.
También de deben realizar inyecciones intramusculares
paravertebrales de ozono a baja concentración y de forma ambulatoria
alrededor de tres o cuatro semanas pre y/o postoperatoriamente para
reducir el componente de contractura muscular que contribuye al
dolor.
Indicaciones
 |
Hernias discales lumbares o cervicales que previamente hayan sido
diagnosticadas con Resonancia o TAC, que no tengan déficits neurológicos
por compresión aguda de la raíz que aconseje su descompresión para
evitar la progresión de la sintomatología, incluso las extruidas en el
canal. |
 |
Hernias de disco múltiples en personas de edad media-alta con claros
cambios degenerativos en los estudios complementarios.
|
 |
Hernias lumbares o cervicales en las que por motivos personales o
médicos no quieran o no puedan someterse a los riesgos de una
intervención quirúrgica
|
 |
Está especialmente indicada esta técnica en trabajadores manuales,
sometidos a importantes esfuerzos laborales en los que la cirugía, por
mínima que sea, puede desestabilizar la columna.
|
 |
También existen indicaciones para procesos articulares degenerativos
de columna (síndromes facetarios, artrósicos, etc.) en aplicaciones
locales y discolisis |
 |
En la Fibrosis epidural postoperatoria, proceso para el que existen
pocas alternativas terapéuticas
|
Con esta técnica, si se realiza correctamente, alrededor del 75% de los
pacientes evitan tener que ser intervenidos al mejorar o desaparecer los
síntomas; pero de cualquier manera, si la mejoría no fuera lo suficiente
transcurridas dos o más semanas no existe inconveniente para realizar
cualquier otra técnica percutánea o una Microcirugía bajo anestesia
epidural.
Contraindicaciones
La ozonoterapia intradiscal apenas tiene
contraindicaciones (hipertiroidismo y fabismo) y tan sólo algunos
pacientes refieren cefalea que remite transcurrido un breve período de
tiempo.
Esta técnica no puede ser utilizada en casos de hernias discales
calcificadas o espondilolistesis de Grado II o superior. Asimismo, su
eficacia se ve limitada en casos de hernias con ruptura generalizada del
anillo discal.
Efectos adversos
Los efectos adversos son mínimos, aunque existen. El
más benigno es un dolor de cabeza transitorio tras las inyecciones; el más
peligroso, una potencial infección por la infiltración intradiscal.
Ninguna técnica vale
para todo. Lo importante es aplicar la idónea en cada caso, el
ozono está más indicado para pacientes jóvenes, con hernias contenidas (que no han invadido el
canal vertebral) y discos hidratados. En enfermos mayores cuyos
discos ya están secos, es previsible que no respondan a la acción resecante del gas,
aunque siempre se obtiene algún beneficio tras la ozonoterapia.
Las ventajas con respecto a la
cirugía abierta son sin ninguna duda:
 |
Miniinvasividad
|
 |
Repetivitad
|
 |
No
riesgo de proceso cicatricial
|
 |
No
fenómenos de inestabilidad vertebral post-cirugía
|
Otras ventajas
 |
Eficacia
75-85%
|
 |
Bajo
coste
|
 |
Infraestructura baja
|
 |
No
interacciones farmacológicas. No deja residuos No excluye otros
tratamientos
|
 |
Resultados en 3-4 meses
|
 |
La edad
no contraindica la técnica |
CONSENTIMIENTO INFORMADO
Declaro:
Que el Dr. me ha explicado que es
conveniente proceder, en mi situación, a una Nucleolisis
Percutánea con Ozono, por padecer Hernia(s) discal(es).
El propósito principal de la
intervención , consiste en corregir el desplazamiento que ejerce
el disco situado entre dos vértebras que forman parte de la
columna vertebral y la descompresión, de las estructuras
nerviosas próximas a él, que causan el cuadro clínico a tratar.
La intervención precisa del
Servicio de Anestesia y los estudios preoperatorios que dicho
Servicio estime necesarios.
Consiste en Inyección Percutánea
del disco o discos a tratar con Ozono:
Toda intervención quirúrgica, tanto
por la Técnica Operatoria, como por la situación vital de cada
paciente (diabetes, hipertensión, cardiopatía, senilidad,
anemia, obesidad, etc) puede llevar implícitas una serie de
complicaciones comunes y potencialmente serias , que podrían
requerir tratamientos complementarios, tanto médicos como
quirúrgicos, así como un mínimo porcentaje de mortalidad.
Las complicaciones de ésta Técnica
Operatoria, pueden ser :
- Afectación de la estructuras
internas (hueso, envolturas medulares, etc)
- Lesión de algún nervio en las
maniobras quirúrgicas
- Persistencia de dolor residual
- Hematoma
- Infección
- Fístula de LCR
- Reproducción de la Hernia
Discal
- Complicaciones tromboembólicas
y vasculares
- Cualquiera de éstas
complicaciones, puede requerir el uso de diferentes técnicas
quirúrgicas abiertas y de distintos tratamientos
medicamentosos.
Por mi situación vital actual, el
médico me ha explicado que pueden aumentar los riesgos o
complicaciones, como:
Si durante el acto quirúrgico
surgiera algún imprevisto, el equipo médico podrá variar la
técnica programada.
- He comprendido las explicaciones
que me han facilitado los doctores, en un leguaje claro y
sencillo y me han permitido realizar todas las observaciones y
aclarar todas las dudas que he planteado.
- También comprendo que, en
cualquier momento y sin necesidad de dar ninguna explicación,
puedo revocar el consentimiento que ahora presto.
- Por ello, manifiesto que estoy
satisfecho con la información recibida y que comprendo el
alcance y los riesgos del tratamiento, y en tales condiciones,
CONSIENTO:
Que se me realice Nucleolisis
Percutánea con OZONO.
ANULOPLASTIA O INYECCIÓN DE OZONO EN LA DISCOPATÍA
Francisco Javier Robaina
Padrón. Jefe del Servicio de Neurocirugía y de la Unidad del Dolor
Crónico No Neoplásico. Hospital de Gran Canaria Doctor Negrín. Las
Palmas de Gran Canaria
Recientemente han llegado al
campo del manejo del dolor en la patología discal lumbar una serie
de técnicas como la nucleoplastia1, anuloloplastia2 y la denominada
discolisis intradiscal con ozono3.
Las dos primeras consisten en la introducción de un electrodo en el
interior del disco intervertebral. La nucleoplastia se basa en la
introducción de una sonda de radiofrecuencia que calentando el
núcleo vaporiza su contenido, disminuyendo así el volumen del mismo,
aliviando de esa manera la compresión sobre la raíz nerviosa. La
anuloplastia se realiza igualmente con radiofrecuencia, aplicada
mediante un electrodo especialmente diseñado para permanecer en el
interior del anillo fibroso y, al calentarse, destruir las
terminaciones nociceptivas del anillo. La nucleoplastia está
indicada en el dolor ciático por hernia discal contenida, y la
anuloplastia está diseñada para el dolor discogénico por
degeneración del disco. Las publicaciones que hacen referencia a
estas dos técnicas, todavía mantienen en el aire la eficacia de las
mismas, ya que han aparecido publicaciones con resultados
contradictorios.
Por otro lado, el material
fungible y los equipos de radiofrecuencia representan en estos casos
una inversión de difícil justificación en nuestro país en la
actualidad. Desde la I Guerra Mundial se conocían las propiedades
del ozono como un gas derivado del oxígeno con propiedades
germicidas y antiinflamatorias. Su uso tiene un especial interés en
la patología discal, ya que se han llegado a publicar resultados
altamente satisfactorios de su utilización en el tratamiento
mínimamente invasivo de la hernia discal lumbar, entre otras
aplicaciones menos contrastadas. La reciente publicación en USA3 de
un estudio sobre 600 pacientes con patología del disco lumbar,
fundamentalmente hernias discales contenidas, ha significado un
aldabonazo muy importante para difundir su uso en nuestro país,
tanto en la medicina pública como privada. En el Hospital de Gran
Canaria “Doctor Negrín” contamos con un equipo de ozonoterapia desde
hace cinco años, utilizado en el Servicio de Oncología
Radioterápica, con el que se han realizado estudios sobre su
aplicación en patología tumoral y circulatoria.
Nuestra experiencia se
concentra en un grupo inicial de 50 pacientes que o bien estaban en
la lista de espera del Servicio de Neurocirugía para ser
intervenidos de hernia discal o simplemente eran introducidos como
nuevos en esa lista de espera. A todos se les ofreció la posibilidad
de esta técnica durante la espera hasta ser llamados a cirugía;
curiosamente, la discolisis fue rechazada por unos pocos pacientes.
El tratamiento consiste básicamente en la inyección percutánea de
pequeñas cantidades de ozono (4-5 cc) intradiscal y unos 8 a 10 cc
paravertebral en el foramen a nivel de la raíz, complementándose con
un pequeña dosis de metilprednisolona 40 mgr y bupivacaína 0,125% (1
cc de cada producto). El empleo del esteroide y del anestésico local
reside en su mecanismo coadyuvante en el alivio del dolor ciático,
aumentando el porcentaje de buenos resultados3. En otro grupo de
pacientes se ha seguido un protocolo de varias inyecciones
paravertebrales sin control radiológico, realizándose la técnica en
la Unidad del Dolor Crónico, obteniéndose también buenos resultados,
aunque a más largo plazo en comparación con la técnica intradiscal
de una sola sesión.
Como consecuencia del
procedimiento no se ha producido ninguna agravación de la patología,
ni han aparecido efectos secundarios, salvo un caso de alergia a la
vancomicina intravenosa, que administramos en todos los casos de
intradiscales de forma profiláctica. En el 90% del grupo tratado y
con un seguimiento medio de tres meses se han obtenido excelentes
resultados, retornando el 75% de los pacientes a su actividad
profesional o laboral previa. Un 10% fue intervenido quirúrgicamente
por fracaso de la técnica. Inicialmente, hemos ofrecido discolisis
con ozono a pacientes con protusiones discales (hernias contenidas)
sin déficits neurológicos motores.
En definitiva, la impresión
preliminar del uso de la ozonoterapia vertebral es que se trata de
una técnica sencilla de realizar, muy segura, eficaz y de bajo
costo, si la comparamos con la nucleoplastia y anuloplastia. La
curva de aprendizaje para los facultativos involucrados
habitualmente en el tratamiento del dolor mediante técnicas
intervensionistas es mínima.
El tiempo dirá si estamos
asistiendo a una revolución en el manejo quirúrgico de la hernia
discal lumbar.
Bibliografía 1 KLEINSTUEK
FS, DIEDERICH CJ, NAU WH, Y COLS. Acute biomechanical and
histological effects on intradiscal electrothermal therapy on human
lumbar discs. Spine 2001; 26:2198-2207. 2 Value of IDET still up in
the air after rtwo randomized controlled trials arrive at
conflicting results. The Back Letter 2003; 18, 7:73-80. 3 ANDREULA
CF, SIMONETTI L, DE SANTIS F, Y COLS. Minimally invasive
oxygen-ozone therapy for lumbar disk herniation. Am J Neuroradiol
2003; 24:996-1000. 4 CLAVO B, PÉREZ JL, LÓPEZ-SUÁREZ G, LLORET M,
RODRÍGUEZ V, MACÍAS D, SANTANA M, MORERA J, FIUZA D, ROBAINA F,
GÜNDEROTH M. Effect of Ozone Therapy on Muscle Oxigenation. Journal
of Alternative and Complementary Medicine. J Altern Complem Med
2003; 9(2):251-256.
American Journal of
Neuroradiology 24:996-1000, May 2003
© 2003 American Society of Neuroradiology
SPINE
Minimally Invasive Oxygen-Ozone Therapy for Lumbar Disk Herniation
Cosma F. Andreulab, Luigi Simonettia, Fabio de Santisa, Raffaele
Agatia, Renata Riccia and Marco Leonardia
a Department of Neuroradiology, Ospedale Bellaria, Bologna, Italy
b Ospedale Policlinico, Bari, Italy
Address reprint requests to Marco Leonardi, MD, Servizio di
Neuroradiologia, Ospedale Bellaria, Via Altura 3, 40139 Bologna,
Italy
Abstract
BACKGROUND AND PURPOSE: Oxygen-ozone therapy is a minimally invasive
treatment for lumbar disk herniation that exploits the biochemical
properties of a gas mixture of oxygen and ozone. We assessed the
therapeutic outcome of oxygen-ozone therapy and compared the outcome
of administering medical ozone alone with the outcome of medical
ozone followed by injection of a corticosteroid and an anesthetic at
the same session.
METHODS: Six
hundred patients were treated with a single session of oxygen-ozone
therapy. All presented with clinical signs of lumbar disk nerve root
compression, with CT and/or MR evidence of contained disk
herniation. Three hundred patients (group A) received an intradiscal
(4 mL) and periganglionic (8 mL) injection of an oxygen-ozone
mixture at an ozone concentration of 27 µg/mL. The other 300
patients (group B) received, in addition, a periganglionic injection
of corticosteroid and anesthetic. Therapeutic outcome was assessed 6
months after treatment by using a modified MacNab method. Results
were evaluated by two observers blinded to patient distribution
within the two groups.
RESULTS: A satisfactory therapeutic outcome was obtained in both
groups. In group A, treatment was a success (excellent or good
outcome) in 70.3% and deemed a failure (poor outcome or recourse to
surgery) in the remaining 29.7%. In group B, treatment was a success
in 78.3% and deemed a failure in the remaining 21.7%. The difference
in outcome between the two groups was statistically significant (P <
.05).
CONCLUSION:
Combined intradiscal and periganglionic injection of medical ozone
and periganglionic injection of steroids has a cumulative effect
that enhances the overall outcome of treatment for pain caused by
disk herniation. Oxygen-ozone therapy is a useful treatment for
lumbar disk herniation that has failed to respond to conservative
management.
Introduction
Noninvasive procedures, minimally invasive percutaneous injection,
and surgery represent the gamut of treatments available in the
management of lumbar disk herniation. Noninvasive treatments are
plainly the first choice in most cases (1), but when patients fail
to respond, minimally invasive percutaneous injection or surgery is
warranted. Minimally invasive treatments were developed to offer
good clinical results combined with a well-tolerated, low-cost
procedure. In recent years, these procedures were further boosted by
a growing number of reports of 5–20% treatment failure rate after
surgical diskectomy, with failed back surgery syndrome in 15% of
cases (2–9).
Oxygen-ozone
therapy is one of the different minimally invasive treatments
currently available (10–13). It is used in medicine to treat
different conditions (14, 15) and is based on exploiting the
chemical properties of ozone, an unstable allotropic form of oxygen
with the symbol O3 and a molecular weight of 48 kDa. A vast
bibliography on the topic can be found in a recent study on how
oxygen-ozone therapy works (16).
A reduction in
herniated disk volume is one of the therapeutic aims of intradiscal
administration of medical ozone, as disk shrinkage may reduce nerve
root compression (17). Another reason for using medical ozone to
treat disk herniation is its analgesic and antiinflammatory effects
(15, 18).
In the wake of
reports on the efficacy of periganglionic administration of steroids
to treat pain from disk herniation (19–22), we combined an
intradiscal injection of medical ozone with subsequent
periganglionic injection of a mixture containing a corticosteroid
and an anesthetic in one group of patients.
We assessed the
results obtained in treating 600 patients with oxygen-ozone therapy
and compared the outcome in patients receiving medical ozone alone
with that in patients who also received a corticosteroid and
anesthetic mixture injected at the same session.
Methods
From January 1999 to March 2001, 600 patients aged 20–80 years were
treated with a single session of oxygen-ozone therapy. The patients
observed in this multicenter study had not been randomized, nor was
the treatment compared with an accepted reference standard since
ethical constraints precluded a randomized blind study design (23).
These patients represent a consecutive sequence of patients who
presented with lumbar disk herniation during the 2 years and who
were judged not to be surgical candidates for clinical or anatomic
reasons. Informed consent was obtained from all patients.
Three hundred
patients (group A, Bellaria Hospital, Bologna, Italy) received an
intradiscal (4 mL) and periganglionic (8 mL) injection of an
oxygen-ozone mixture with an ozone concentration of 27 µg/mL. The
other 300 patients (group B, Anthea Hospital, Bari, Italy) received
identical oxygen-ozone injections, followed by a periganglionic
injection of corticosteroid (1 mL of Depo-Medrone 40 mg [Pharmacia &
Upjohn, Milan, Italy]) and anesthetic (2 mL of Marcain 0.5%
[Biologici Italia Laboratories, Novate Milanese, MI, Italy]) at the
same session. The oxygen-ozone gas mixture was obtained by using a
Multiossigen PM95 generator (Multiossigen s.r.l., Gorle, BG, Italy).
Intradiscal and
periganglionic injection was administered by means of an extraspinal
lateral approach, using a 22-gauge 17.78-cm Becton Dickinson spinal
needle (Quincke Type Point; Becton Dickinson & Co., Franklin Lakes,
NJ), as used for discography under fluoroscopic guidance (group A)
(12, 24, 25) or CT guidance (group B) (26) (Fig 1), from the same
side as the main location of symptoms. The gas mixture was injected
by using a polypropylene syringe with the interconnection of a
millipore filter (Fig 2). Time for injection was globally 15
seconds. A longer time is not suitable because of the unstable
condition of medical ozone, which starts decaying (2 µg/mL) after
about 20 seconds. No premedication or anesthesia was given to either
group, and the procedure was performed at an outpatient facility.
The L4–5 level was the most frequently treated (61.8%); L1–2, 0.7%;
L2–3, 1.2%; L3–4, 8.7%; L5-S1, 27.6%.
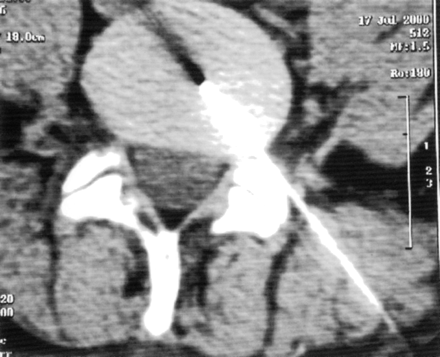
FIG 1. Puncture at L4-L5 performed under CT guidance |
|
|
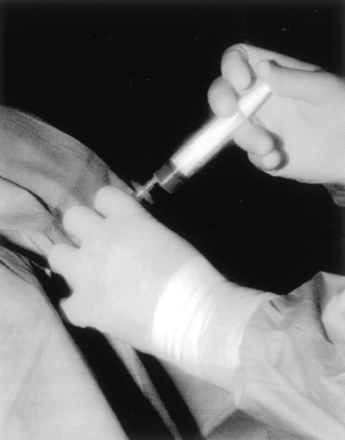
FIG 2. Injection of the oxygen-ozone mixture through a
millipore filter.
|
|
|
Selection criteria for
oxygen-ozone therapy were the following. Clinical criterion was low back
pain resistant to conservative management (drugs, physiotherapy, and
others), lasting at least 3 months. Neurologic criterion was low back
pain with positive signs of nerve root involvement, with or without
paraesthesia or hypaesthesia, with appropriate dermatome distribution.
Neuroradiologic criteria were CT and/or MR evidence of contained disk
herniation, in line with the patient’s clinical symptoms, with or
without disk degeneration, and residues of surgical microdiskectomy with
recurrent herniation.
Exclusion criteria for
oxygen-ozone therapy were neuroradiologic evidence of disk prolapse or
free fragments of herniated disk, and major neurologic deficit
correlated to disk disease. In these cases, the patients underwent
surgical treatment.
At the end of
treatment, patients were advised to rest in supine decubitus position
for 2 hours. All patients were discharged on the same day as treatment.
On discharge, patients were instructed to gradually resume motor
activity. All patients underwent follow-up examinations 2 weeks, 2
months, and 6 months after treatment.
Clinical outcome was
assessed 6 months after treatment by applying the modified MacNab method
(Table ) (8, 27). Results were evaluated by two observers (R.R., F.d.S.)
who were blinded to patient distribution within the two groups, by using
a questionnaire and direct patient interviews. Statistical analysis was
performed by means of the 2 test.
| Modified MacNab method for assessing clinical outcome after oxygen-ozone
therapy |
|
Outcome |
Description |
| Successful treatment
|
|
| Excellent |
Disappearance of symptoms |
| |
Complete recovery in working and sports activities |
| Good |
Occasional episodes of low back pain or sciatica |
| |
No limitations of occupational activities |
| Failure of treatment
|
|
| Poor |
Insufficient improvement of symptoms |
| |
Periodic administration of drugs |
| |
Limitation of physical activities |
| Surgery |
No improvement |
| |
Worsening of clinical situation |
Results
Treatment was a success in 211 patients (70.3%) in group A and 235
patients (78.3%) in group B. In the remaining 89 patients (29.7%) in
group A and 65 patients (21.7%) in group B, treatment was deemed a
failure. The difference in outcome in the two groups was
statistically significant at 2 test (P < .05).
Among the group A patients whose treatment was a
success, outcome was excellent in 151 patients (50.3%) and good in
60 (20%). Among the patients in group A whose treatment was a
failure, this was poor in 75 (25%) and poor with recourse to surgery
in 14 (4.7%) (Fig 3). Among the patients in group B whose treatment
was a success, outcome was excellent in 160 cases (53.3%) and good
in 75 (25%). Among the patients in group B whose treatment was a
failure, this was poor in 50 (16.7%) and poor with recourse to
surgery in 15 (5%) (Fig 3).
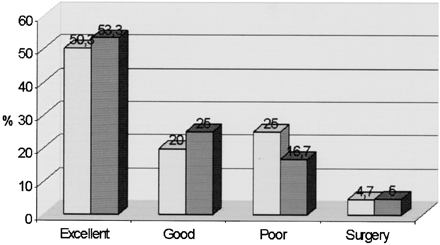
FIG3. Therapeutic outcome 6 months after oxygen-ozone
therapy. Light gray bars indicate group A (n=300);
dark gray bars, group B (n=300).
Numbers at top of bars are percentage |
|
Complications occurred in
two group B patients, who presented with episodes of impaired
sensitivity in the lower limb ipsilateral to the treatment; the
episode resolved spontaneously within 2 hours.
Discussion
The appropriate treatment of lumbar sciatica and disk herniation
is a challenge, particularly because the concept of a disk
hernia represents only a simplification of the problem. So many
largely unknown or poorly understood factors are involved in the
pathophysiology of this disease that the right treatment is very
difficult to pinpoint; this is the main reason so many
treatments are continuously proposed. In addition, many
specialists are convinced that conservative treatment offers the
same level of results, if checked at a late follow-up, with
surgery being undertaken less frequently. In this setting,
attention has focused on minimally invasive treatments. Our
study addressed the use of an oxygen-ozone mixture, the least
invasive technique currently available.
Oxygen-ozone therapy exploits
the chemical properties of ozone, an unstable allotropic form of
oxygen with the symbol O3 and a molecular weight of 48 kDa. Many
biologic effects have been attributed to ozone: increased glycolysis
(28); effects on red blood cells (29, 30); effects on rheology (31);
bactericidal, fungicide, and virustatic (28); immunomodulating
action (29, 32); and analgesic and antiinflammatory effects (15,
18). This broad spectrum of action explains the many indications for
medical ozone administration (14).
The dose of ozone administered
is crucial (33) and must not exceed the capacity of antioxidant
enzymes (superoxide dismutase and catalase)and glutathione to
prevent accumulation of the superoxide anion (O2-) and hydrogen
peroxide (H2O2) (34–36), which can cause cell membrane degradation
(33, 37). Free radicals are mainly formed by ozone in a medium with
a pH higher than 8, whereas at a pH less than 7.5 the ozonolysis
mechanism prevails, mainly leading to the formation of peroxides
(35, 38).
In oxygen-ozone therapy, ozone
is administered in the form of an oxygen-ozone gas mixture, medical
ozone, at nontoxic concentrations varying from 1 to 40 µg of ozone
per milliliter of oxygen (14). Empirical studies performed in vivo
on rabbits and in vitro on resected human disk specimens have
demonstrated that for intradiscal administration the optimal
concentration of ozone per milliliter of oxygen is 27 µg. At this
concentration, ozone has a direct effect on the proteoglycans
composing the disk’s nucleus pulposus, resulting in its release of
water molecules and subsequent cell degeneration of the matrix,
which is replaced by fibrous tissues in the space of 5 weeks and the
formation of new blood cells. Together, these events result in a
reduction in disk volume (15).
In our series, these effects
were confirmed in five histologic disk specimens removed during
surgical microdiskectomy from patients who had received intradiscal
injections of medical ozone at a concentration of 27 µg/mL. The
specific feature of oxygen-ozone therapy noted in these specimens
was dehydration of the fibrillary matrix of the nucleus pulposus,
revealing collagen fibers and signs of regression (vacuole formation
and fragmentation)—a sort of disk "mummification." The other
findings such as chondrocyte hyperplasia at the lesion margin,
proliferating and large, and signs of new blood cell formation
accompanied by mainly lymphocyte inflammatory tissue are commonly
encountered at histopathologic examination of a herniated disk not
treated with medical ozone (39) (Fig 4). A reduction in herniated
disk volume is one of the therapeutic motives for intradiscal
administration of medical ozone, as a reduction in disk size may
reduce nerve root compression (17). Disk shrinkage may also help to
reduce venous stasis caused by disk compression of vessels, thereby
improving local microcirculation and increasing the supply of
oxygen. This effect has a positive effect on pain as the nerve roots
are sensitive to hypoxia. Another reason for using medical ozone to
treat disk herniation is its analgesic and antiinflammatory effects
(15, 18), which may counteract disk-induced pain (40, 41). This
action is correlated to inhibited synthesis of proinflammatory
prostaglandins or release of bradykinin or release of algogenic
compounds; increased release of antagonists or soluble receptors
able to neutralize proinflammatory cytokines like interleukin
(IL)-1, IL-2, IL-8, IL-12, IL-15, interferon- , and tumor necrosis
factor- ; and increased release of immunosuppressor cytokines like
transforming growth factor-ß1 and IL-10 (15, 18).
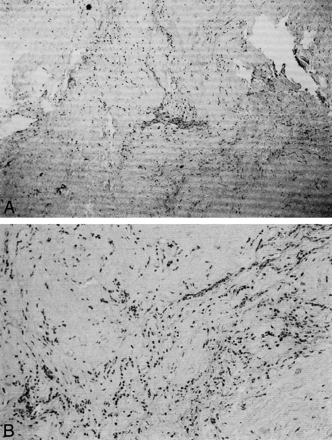
Fig 4 A, Low-magnification photomicrograph of
histologic specimen of the intervertebral disk shows
chronic inflammatory infiltrate (hematoxylin & eosin
stain; original magnification, x 4).
B,
Higher magnification photomicrograph of histologic
disk specimen discloses the lymphocytic nature of
the infiltrate (hematoxylin & eosin stain; original
magnification, x 10).
|
|
In the wake of literature reports on the
efficacy of periganglionic administration of steroids to treat
disk-induced pain (19–22), this study combined intradiscal
injection of medical ozone with subsequent periganglionic
injection of a corticosteroid and anesthetic mixture (group B)
and compared the outcome to findings in patients receiving
intradiscal ozone injection alone (group A). The mechanisms
underlying the periganglionic administration of steroids are
correlated to both the substance administered and the strategic
role of the spinal ganglion in causing and transmitting pain
(14, 42–44). Therapeutic outcome evaluated 6 months after
treatment was a success in 70.3% of group A patients and 78.3%
of group B patients, whereas the failure rate was 29.7% in group
A and 21.7% in group B. Group B therefore presented a cumulative
effect of corticosteroid and ozone effects that enhanced the
therapeutic success rate. The combined intradiscal and
periganglionic injection of medical ozone and periganglionic
injection of a corticosteroid is thought to affect both the
mechanical and inflammatory components of pain caused by disk
herniation, enhancing the effect of periganglionic injection of
steroids alone (19–22).
In our group B patients, anesthetic administration
may have led to early improvement in pain, as most patients with an
excellent or good outcome had a clinical course as follows: 1)
immediate total or partial remission of pain, 2) stability or mild
worsening of pain in the subsequent 2 weeks, and 3) a second
improvement phase in the space of 6–8 weeks. The initial phase of
immediate pain relief was much less evident in group A patients in
whom symptoms improved gradually.
Comparison of our results with those of other
percutaneous treatments for disk herniation indicates that the
outcome in our series was satisfactory. In particular, our success
rates are similar to those of enzymatic chemonucleolysis (5–7, 45,
46). This is important as these two procedures are similar, although
oxygen-ozone therapy is less invasive for the following reasons: the
needle used is narrower and hence less traumatic; there are no
allergic or anaphylactic reactions (0.5% and 0.05%, respectively)
and hence premedication is not required; discomfort after treatment
and recommended bed rest are 2–3 days compared with the 1–2 weeks
advised after enzymatic chemonucleolysis; and treatment can be
repeated. Also, ozone has a well known antiseptic activity, reducing
the risk of infectious complications (25).
The patients in our series who failed to benefit
from oxygen-ozone therapy subsequently underwent surgery. In all
cases, the previous oxygen-ozone treatment had no negative effect on
the surgical procedure. The complications we encountered in two of
our group B patients are thought to have been caused by the
periganglionic injection of anesthetic.
Conclusion
Our study provides evidence that the combined intradiscal and
periganglionic injection of medical ozone and periganglionic
injection of steroids has a cumulative effect that enhances the
overall outcome of treatment. For this reason, oxygen-ozone therapy
is an option to treat lumbar disk herniation that has failed to
respond to conservative management, before recourse to surgery or
when surgery is not possible.
References
- Eckel TS. Advances in
spinal imaging and interventions (abstr). Presented at the 40th
annual meeting of the American Society of Neuroradiology, Vancouver,
May 11–17,2002
- Crock HV. Observation on
the management of failed spinal operations. J Bone
Joint Surg Br1976; 58 :193 –199[Medline]
- Greenwood J, McGuire TH,
Kimbell F. A study of the causes of failure in the herniated
intervertebral disc operation: an analysis of 67 reoperated cases. J Neurosurg1952; 9 :15 –20
- Law JD, Lehman RW, Kirsc
WM. Reoperation after lumbar intervertebral disc surgery. J Neurosurg1978; 48 :259 –263[Medline]
- Matsui H, Terahata N, Tsuji
H. Familial predisposition and clustering for juvenile lumbar
disc herniation. Spine1992; 17 :1323 –1328[Medline]
- Pheasant HC. Sources of
failure in laminectomies. Orthop Clin North Am1975; 6
:319 –329[Medline]
- Spaziante R. La terapia chirurgica nel
conflitto disco-radicolare. Riv Neuroradiol1997; 10 :545
–550
- Muto M, Avella F. Percutaneous treatment of herniated lumbardisc by intradiscal
oxygen-ozone injection. Intervent Neuroradiol1998;
4 :279 –286
- Iliakis E. Ozone
treatment in low back pain. Orthopaedics1995; 1
:29 –33
- Onik G, Helms CA, Ginsburg L,
et al. Percutaneous lumbar diskectomy
using a new aspiration probe. AJNR Am J Neuroradiol1985; 6 :290 –293
- Choy D, Ascher P, Ranu HS, et al. Percutaneous laser decompression. Spine1992; 17 :949 –956[Medline]
- Smith L. Chemonucleolysis. J Bone Joint Surg Am1972; 54 :1795
–1802
- Leonardi M, Fabris G,
Lavaroni A. Percutaneous discectomy and chemonucleolysis. In: Valavanis A, ed. Medical Radiology: Interventional
Neuroradiology. Heidelberg: Springer-Verlag;1993 :173 –190.2
- Viebahn R. The Use of
Ozone in Medicine. Heidelberg: Karl F.
Haug Publisher;1994
- Iliakis E, Valadakis V,
Vynios DH, Tisiganos CP, Agapitos E. Rationalization of the
activity of medical ozone on intervertebral disc: a histological and
biochemical study. Riv Neuroradiol2001; 14(suppl
1) :23 –30
- Bocci V. Oxygen-Ozone
Therapy, a Critical Evaluation. Doordrecht: Kluwer Academic
Publishers;2002
- Suguro T, Degema JR, Bradford
DS. The effects of chymopapain on
prolapsed human intervertebral disc. Clin Orthop1986; 213 :223 –231[Medline]
- Bocci V, Luzzi E, Corradeschi F, et al. Studies on the biological effects of ozone: III,
an attempt to define conditions for optimal induction of cytokines. Lymphokine Cytokine Res1993; 12 :121 –126[Medline]
- Zennaro H, Dousset V, Viaud
B, et al. Periganglionic foraminal steroid injections performed
under CT control. AJNR Am J Neuroradiol1997; 19
:349 –352
- Cuckler JM, Bernini PA, Wiesel
SW, et al. The use of epidural steroids
n the treatment of radicular pain. J Bone Joint Surg Am1985; 67 :63 –66[Abstract]
- Nelemens PJ, deBie RA,
deVet HC, Sturmans F. Injection therapy for subacute and chronic
low back pain. Spine2001; 26 :501 –515[Medline]
- Bebelski B, Beraneck L. Traitment par
infiltration périradiculaire des cruralgies et des sciatiques par
conflit disco-radiculaire. Rev Rhum1989; 56 :795 –796
- Eckel TS. New
techniques: intradiscal electrothermal therapy (abstr). Presented at the 40th annual meeting of the American Society of
Neuroradiology, Vancouver, May 11–17,2002
- Leonardi M. Discography:
how-to workshop (abstr). Radiology1993; 189(suppl
1) :78
- Leonardi M. Disc
puncture under fluoroscopic guidance. Riv Ital
Ossigeno-Ozonoterapia2002; 1 :73 –78
- Andreula CF. Lumbosacral disc
herniation and correlated degenerative disease: spinal
interventional chemodiscolysis with O3. Riv
Neuroradiol2001; 14(suppl 1) :81 –88
- MacNab I. Negative disc
exploration. J Bone Joint Surg Am1971; 53 :891
–903[Medline]
- Rilling S, Viebahn R. The Use of Ozone in Medicine. 2nd ed.
Heidelberg: Karl F. Haug Publisher;1987 :7 –187
- Bocci V. Autohaemotherapy after treatment of blood with ozone: a reappraisal. J Int Res1994; 22 :131 –144
- Coppola L, Verazzo G, Giuta R, et al. Oxygen-ozone therapy and hemorrheological
parameters in peripheral chronic arterial occlusive disease. Trombosi e Aterosclerosi1992; 3 :85 –89
- Rokitansky O, Rokitansky A,
Steiner J, et al. Ozontherapie bei
peripheren, arteriellen. Durchblutungsstorungen: klinik, biochemishe
und blutgasanalytische untersuchungen. In: Wasser, IOA, ed. Ozon-Weltkongress. Berlin:1981
:53 –75
- Wenzel DG, Morgan DL. Interactions of ozone and antineoplastic drugs on rat lung
fibroblasts and Walker rat carcinoma cells. Res Commun
Chem Pathol Pharmacol1983; 40 :279 –287[Medline]
- Mirabelli F, Salis A, Bellomo G, et al. Surface blebbing and cytoskeletal abnormalities
caused by sulphydril reagents in isolated hepatocytes, II: oxidizing
reagents. Med Biol Environ1988;
16 :201 –211
- Bertè F, Varietti M, Richelmi P. Ozono:problemi tossicologici con particolare riguardo alla
formazione di radicali liberi. In: the Proceedings of Congresso nazionale della Società di Ossigeno-Ozono Terapia, Punta
Ala (Gr), Italy1990; 1 –6
- Richelmi P, Valdenassi L. Aspetti
biochimici ed implicazioni tossicologiche in ossigeno-ozono terapia. Attualità e prospettive in terapia antalgica. Ed. ESM1995
:185 –204
- Bellomo G, Mirabelli F,
Richelmi P, et al. Glutathione-mediated mechanism of defence
against oxygen free radical-induced hepatotoxicity. Hum Toxicol1989; 8 :152
- Bellomo G, Mirabelli F,
Richelmi P, et al. Oxidative stress-induced plasma membrane
blebbing and cytoskeletal alterations in normal and cancer cells. Ann NY Acad Sci1989; 551 :128 –130
- Richelmi P, Valdenassi L, Bertè F. Basi
farmacologiche dell’azione dell’ossigeno-ozono terapia. Riv
Neuroradiol2001; 14(suppl 1) :17 –22
- Leonardi M, Simonetti L, Barbara C. Effetti
dell’ozono sul nucleo polposo: reperti anatomo-patologici su un caso
operato. Riv Neuroradiol2001; 14(suppl 1) :57 –59
- Simonetti L, Agati R, Cenni
P, de Santis F, Leonardi M. Mechanism of pain in disc disease. Riv Neuroradiol2001; 14 :171 –174
- Siddal PJ, Cousins MJ. Spine update spinal pain mechanism. Spine1997; 22
:98 –104[Medline]
- Weistein J. Mechanisms
of spinal pain: the dorsal root ganglion and its role as a mediator
of low back pain. Spine1986; 11 :999 –1001[Medline]
- Rydevik B, Myers R, Powell
H. Pressure increase in the dorsal root ganglion following
mechanical compression: closed compartment syndrome in nerve roots. Spine1989; 14 :574 –576[Medline]
- Rabishong P. Comprehensive approach to the discoradicular conflict. Riv Neuroradiol1997; 10 :515 –518
- De Nardi E, Ceccotto C, Pomelli L, et al. La chemonucleolisi nell’ernia discale lombare, 1° parte: analisi
clinica dei risultati. Riv Neuroradiol1988; 1 :53 –61
- Fabris G, Lavaroni A, Zappoli F, et al. La
chemonucleolisi nell’ernia discale lombare. Riv Neuroradiol1989;
2(suppl 1) :93 –102
|