Terminología
Evans, en 1946 introdujo el término Síndrome de
Distrofia Simpática Refleja, desde entonces ha recibido diferentes
denominaciones, todas ellas imprecisas, que en algunos casos hacían
mención al origen del trastorno, que por otro lado no está bien
definido; otras denominaciones hacían referencia a la evolución, e
incluso al mecanismo del dolor. Estos son las denominaciones
más conocidas:
- Síndrome del dolor regional complejo
- Distrofia simpática refleja
- Atrofia de Shudeck
- Algodistrofia
- Algoneurodistrofia
- Causalgia mayor y menor
- Distrofia refleja neurovascular
- Osteoporosis postraumatica
- Vasoespasmo postraumático
- Distrofia postraumática.
- Simpatalgia
- Entre otros
Desde 1994 la Asociación Internacional para el
Estudio del Dolor juntó todas estas denominaciones en el término de
Síndrome del Dolor Regional Complejo. Esta denominación revela el dolor regional y
los cambios autonómicos y sensitivos que exceden en intensidad,
magnitud o ambos a un fenómeno traumático.
A su vez el Síndrome del Dolor Regional Complejo se
divide en:
- El tipo 1 ocurre después de una
enfermedad o lesión que no dañó directamente un nervio en el
área afectada. Para sustituir al término Distrofia
Simpática Refleja
- El tipo 2 sigue a una lesión nerviosa
definida. Sustituye al de Cusalgia.
Aunque los desencadenantes varían, los dos tipos
de dolor regional complejo tienen los mismos síntomas y atraviesan
las mismas tres etapas de enfermedad.
Definición/descripción
la distrofia simpática refleja (DSR) es un síndrome
clínico de curso variable y de causa desconocida caracterizada por
dolor, hinchazón y disfunción vasomotora de una extremidad. Esta
condición es a menudo el resultado de un traumatismo o una cirugía.
En 1864, Mitchell se refiere a esta enfermedad como causalgia, una
palabra griega que significa dolor y ardor. Taxonomía más reciente
se refiere a la DSR como un tipo de síndrome de dolor regional
complejo, que puede desarrollarse después de un
acontecimiento desencadenante como trauma o una cirugía, o puede
ocurrir espontáneamente. Bajo esta clasificación, causalgia es un
tipo de distrofia simpática refleja que se desarrolla después de
la lesión del nervio. En pacientes con cualquiera de estas condiciones,
la mediación simpática del dolor (es decir, mejora con bloqueo
simpático) pueden o pueden no ser evidente.
Fisiopatología
La patogénesis de la DSR es desconocida. Hay tres
condiciones que se consideran importantes en el desarrollo de la DSR: una lesión dolorosa persistente, una predisposición o
susceptibilidad al desarrollo de DSR y un reflejo simpático anormal.
Factores de susceptibilidad son desconocidos y pueden incluir
predisposición genética (tipificación de HLA) y, en algunos
pacientes, una tendencia hacia la creciente actividad del simpático.
Esto incluye las manos frías, hiperhidrosis o antecedentes de
lipotimias.
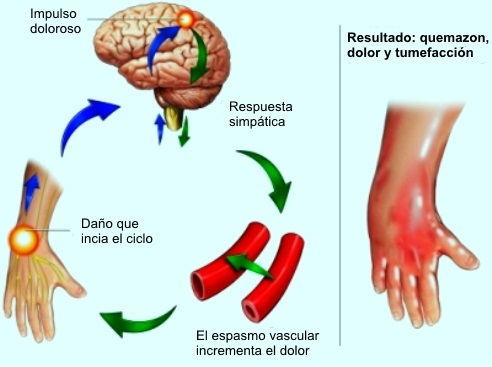
Los individuos sanos experimentan una respuesta simpática a la
lesión, con vasoconstricción, para prevenir la pérdida de sangre y
la inflamación. La respuesta inicial pronto se desploma y da paso a
la vasodilatación y aumento de la permeabilidad capilar, lo que
permite la reparación de los tejidos.
En pacientes con DSR, esta respuesta simpática continúa sin tregua.
Las razones para la perpetuación de la respuesta son desconocidas
pero pueden estar relacionadas a una desregulación central de
impulsos nociceptivos. Esta desregulación puede estar mediada por
las neuronas de amplio rango dinámico en la médula espinal. La
isquemia prolongada causada por la vasoconstricción produce más
dolor, estableciendo un arco reflejo que promueve más descarga
simpática y por tanto más vasoconstricción. Esto se agrava por la
respuesta local al trauma, con liberación de cantidades sustanciales
de mediadores proinflamatorios, tales como histamina, serotonina y
bradiquinina. El resultado es una extremidad inflamada, dolorosa y
rígida. Por lo menos la mediación simpática parcial de este fenómeno
es probable que sea debida a la capacidad de bloqueo del nervio
simpático para aliviar el dolor y otras características de la DSR en
algunos pacientes.
Epidemiología
Frecuencia
- Se estima que el 5% de los pacientes que sufren un traumatismo en la
extremidad superior desarrollan una DSR, aunque esta cifra no se
conoce con certeza, debido a la confusión sobre el diagnóstico.
- El noventa y uno por ciento de todos los
casos de CRPS se producen después de la cirugía.
- La inmovilización de la extremidad puede
desencadenar una DSR.
- Sin medidas profilácticas (terapia física
activa), la DSR puede desarrollarse en el 12-20% de las personas que
sufren una hemiplejia por derrame cerebral.
Sexo
Es más común en mujeres que en varones, con una
proporción de 3,5
Edad
Puede afectar a personas de todas las edades,
incluidos los niños de tan sólo tres años de edad y los adultos de
75 años, pero:
- La edad de inicio en la mayoría de los pacientes
con DSR es de 30-60 años, y la edad media es de 49 años.
- La DSR que afecta a los niños conlleva un pronóstico mucho mejor que en
los adultos.
Causas
La DSR es generalmente postraumática
posquirúrgica; sin embargo, puede ocurrir en una extremidad
previamente sana sin desencadenante conocido.
Trauma
- Heridas penetrantes
- Desgarros
- Abrasiones
- Venopunción
- Inyección intramuscular de medicamentos o
drogas ilícitas
- heridas de bala
- Lesiones por aplastamiento y traumatismo
cerrado
- Lesiones en el hombro o en el cuello
- Síndrome del túnel carpiano por traumatismo
agudo
- Traumatismo torácico
- Esguince, fractura o dislocación
Post-cirugía
- Liberación del túnel carpiano
- Extracciones dentales
- Resección de costilla cervical
- Reparación de fracturas (fractura de Colles)
- Artroscopia
Enfermedad local
- Síndromes de compresión nerviosa
- Artrosis
- Isquemia tisular
- Tenosinovitis estenosante
Enfermedad sistémica
- Infarto de miocardio
- Accidente vascular
- Tumor de Pancoast
- Cáncer de páncreas
- Herpes zoster
Historia Clínica
Etapa I: Aguda o traumática
La forma aguda dura aproximadamente 3 meses. El
dolor, en ocasiones tipo quemante y la sensibilidad aumentada al
tacto es uno de los primeros síntomas que inicialmente limita la
función. Este dolor es diferente -más constante y dura más tiempo-
que lo que se esperaría con una lesión determinada. Siguen a menudo
la hinchazón, enrojecimiento con inestabilidad vasomotora, la
hiperhidrosis, y aumento de calor o, a veces frialdad al tacto
.Puede haber crecimiento del vello y de las uñas más rápido de lo
normal y sudoración excesiva. La desmineralización del esqueleto
óseo subyacente comienza por desuso.
Etapa II: Subguda o distrófica
Si el proceso no se detiene o se invierte en la fase aguda, la
enfermedad puede progresar a la fase subaguda, que puede durar hasta
9 a 12 meses. El paciente desarrolla dolor severo, persistente y
diseminado en la
extremidad afectada y edema fijo que había sido reversible con elevación
durante la fase aguda. El enrojecimiento de la fase aguda da lugar a
cianosis o palidez y la hiperhidrosis a la piel seca. La temperatura
de la piel se torna más fresca. La pérdida de
la función progresa, por un aumento del dolor y la fibrosis de las
articulaciones causada por la inflamación crónica. En la mano, esto
conduce a deformidad en flexión de los dedos. La piel y los tejidos
subcutáneos comienzan a atrofiarse. Las uñas de los dedos de
las manos se tornan quebradizas. La desmineralización del
esqueleto óseo subyacente se hace más pronunciada.
Etapa III: Crónica o atrófica
Si el proceso continúa, puede desarrollarse la fase crónica,
aproximadamente 1 año después de la aparición de la enfermedad. Esta
etapa puede durar muchos años o puede ser permanente. El dolor es
más variable durante este período. Puede continuar con la misma
intensidad o
disminuir. El edema tiende a disminuir con el tiempo, dejando una
fibrosis alrededor de las articulaciones afectadas. La piel es seca,
pálida, fría y brillante. Los pliegues de flexión y extensión están
ausentes. La pérdida de la función y la rigidez son importantes, y
la osteoporosis es extrema. En la extremidad superior, esto puede
manifestarse como un hombro congelado y la mano en garra. La
enfermedad puede diseminarse a otras zonas del cuerpo.
Anamnesis
Una historia general a fondo es muy recomendable. El
mantenimiento de un alto índice de sospecha es importante porque el
tratamiento adecuado requiere un rápido diagnóstico y tratamiento
precoz.
- DSR comúnmente implica una sola extremidad.
Es bilateral en aproximadamente el 25% de los casos, pero suele
ser más prominente en un lado.
- Dolor
- Por lo general constante y
desproporcionado a la lesión precipitante
- Puede ser exacerbado por factores
ambientales como ruidos fuertes y los factores emocionales
(por ejemplo, el estrés, ligero toque, movimiento activo, el
movimiento pasivo)
- Puede ser descrito como la quemante,
cortante, abrasador, presión o desgarro
- Por lo general comienza a nivel local,
pero puede progresar a involucrar toda la extremidad
- Posible evidencia previa de aumento de la
actividad simpática
- Hiperhidrosis
- Manos frías
- Desvanecimiento
- Trauma previo, que puede ser trivial o
importante (por ejemplo, fractura de Colles), con o sin lesión
del nervio diagnosticable
- Cirugía previa
- Inmovilización reciente de la extremidad por
ictus hemipléjico, infarto de miocardio
- Enfermedad sistémica como la diabetes
Exploración física
Realizar un examen físico completo seguido de un
examen enfocado de la extremidad afectada. Los pacientes con DSR
pueden presentarse con hallazgos físicos sugestivos que apuntan a un
diagnóstico presuntivo.
Edema
- El edema es el hallazgo físico más constante
y siempre es desproporcionado en relación con la gravedad de la
lesión o evento precipitante.
- El dolor, hinchazón y el cambio de color
puede ser más importante en las primeras etapas.
- El edema empeora en vez de mejorar y se
extiende más allá de la región inicial.
- El edema se convierte en duro, sin fóvea que
puede progresar a una fibrosis intensa en todas las
articulaciones de la extremidad.
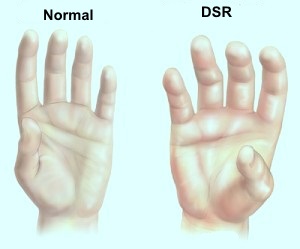
Rigidez
La rigidez es más grave de lo esperado y puede ser
muy angustiante para el paciente.
Decoloración
- Varía dependiendo de la etapa de la
enfermedad
- Puede ser oscuro, cianótica, pálida, o rojo y
con el tiempo puede conducir a la hipopigmentación de la piel
- Comienza como un enrojecimiento en la
articulación metacarpofalángica o interfalángica proximal,
pliegues de flexión articular, en las fases tempranas de la
enfermedad y progresa como una banda a través de la palma de la
mano
Humedad de la piel anormal
- Hiperhidrosis (temprana)
- Piel seca (fases finales)
Dolorimiento localizada al principio, pero
puede progresar a dolorimiento generalizado. A menudo hay
sensibilidad exquisita, tanto periarticular como interarticular. Los
pacientes pueden presentar alodinia (es decir, dolor con estímulos
inocuos) y hiperpatía (es decir, el dolor persistente después de una
ligera presión).
Atrofia de la piel y la almohadilla grasa
subcutánea
Fibrosis de la fascia palmar
Ausencia de pliegue extensor y flexor en las
articulaciones
Hombro congelado, deformidades en flexión de
los dedos, mano en garra.
Estudios de laboratorio
Los niveles de reactantes de fase aguda (es decir,
velocidad de sedimentación globular, proteína C reactiva)
están generalmente dentro del rango de referencia.
Estudios por imágenes
Radiografía simple
- Las radiografías simples suelen mostrar
desmineralización pronunciada en el esqueleto óseo subyacente de
la extremidad afectada (es decir, la atrofia de Sudeck) que
pueden llegar a ser más severa con la progresión de la
enfermedad. No hay erosiones articulares.
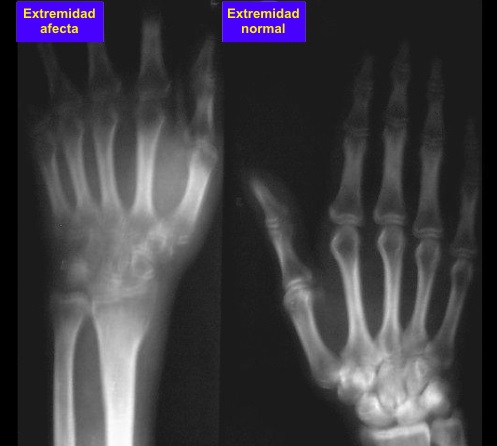
- La desmineralización comienza en los extremos
de los huesos y progresa hasta convertirse en homogénea.
- Hay 5 patrones rediográficos descritos por
Genant et al en la DSR.
| Patrones radiológicos
de Genant et al |
|
Tipo |
Hallazgos |
| 1 |
Resorción irregular
del hueso trabecular (aspecto manchado) |
| 2 |
Resorción
subperióstica |
| 3 |
Resorción
intracortical |
| 4 |
Resorción endostal |
|
5 |
Erosiones superficiales del hueso subcondral
yuxtaarticular |
Gammagrafía ósea trifásica
Los hallazgos en la gammagrafía ósea de 3 fases
son positivos en el 50-90% de los pacientes, y este estudio
 es más
útil en la enfermedad temprana. Los hallazgos en la imagen retardada
(es decir, tercera fase) son generalmente anormales, con aumento de
la captación en las articulaciones y estructuras periarticulares de
la extremidad afectada. Por supuesto, este hallazgo no es específico
para El síndrome de dolor regional complejo (DSR), pero sirve de apoyo al
diagnóstico de la situación clínica apropiada. En la tercera etapa
de la DSR, los hallazgos de la gammagrafía ósea puede ser normales,
pero las radiografías simples generalmente revelan profunda
desmineralización de la extremidad afectada.
es más
útil en la enfermedad temprana. Los hallazgos en la imagen retardada
(es decir, tercera fase) son generalmente anormales, con aumento de
la captación en las articulaciones y estructuras periarticulares de
la extremidad afectada. Por supuesto, este hallazgo no es específico
para El síndrome de dolor regional complejo (DSR), pero sirve de apoyo al
diagnóstico de la situación clínica apropiada. En la tercera etapa
de la DSR, los hallazgos de la gammagrafía ósea puede ser normales,
pero las radiografías simples generalmente revelan profunda
desmineralización de la extremidad afectada.
La especifidad de la prueba es elevada (97%); su
sensibilidad varía según las series, pero alcanza el 96% en la
gammagrafía a las 3 horas. Una gammagrafía positiva indicaría una
mejor respuesta al tratamiento con bisfosfonatos
Resonancia Magnética
Los cambios que se aprecian en la DSR (hiperemia
transitoria y edema medular, con aumento de la intensidad de señal
en T2 y disminución en T1) aparecen en fases precoces, pero son
absolutamente inespecíficos y además van cambiando y normalizándose
conforme evoluciona la enfermedad.
Según Cappello, la gammagrafía ósea trifásica
tiene la mejor sensibilidad, en comparación con la resonancia
magnética y las radiografías simples
Otras pruebas
- Flujometría por laser doppler
- Estudios termográficos. Poco útil
- Respuesta de sudoración cuantitativa (útil en
pacientes con fibroneuropatía).
- Electromiografía. Está alterada en la
cusalgia, En el resto es normal.
- Respuesta al bloqueo simpático. Es una prueba
que orienta las opciones terapéuticas concretas. Un 30% los
casos de DSR no responden al bloqueo simpático
Criterios diagnósticos
historia
~ 1994 ~
RSD/CRPS Criterios de
Diagnóstico (Asociación Internacional para el Estudio del Dolor -
IASP)
En 1994, un grupo de consenso de
expertos en medicina del dolor reunido por la Asociación
Internacional para el Estudio del Dolor (IASP) estuvo de acuerdo en
los criterios de diagnóstico para la distrofia simpática refleja (DSR)
y la causalgia, y ellos con síndrome de dolor regional complejo (CRPS)
y los renombraron tipos I y tipo II, respectivamente.
Merskey H, Bogduk N.
Classification of Chronic Pain: Descriptions of Chronic Pain
Syndromes and Definitions of Pain Terms. Seattle, Wash: IASP Press;
1994.
IASP 1994 CRITERIOS DE
DIAGNÓSTICO
|
SDRC |
|
La presencia de un
acontecimiento nocivo o una inmovilización
desencadenante |
|
Dolor continuo, alodinia
o hiperalgesia en el que el dolor es desproporcionada en
relación con el evento desencadenante y que no se
encuentran limitados al territorio de un único nervio
periférico |
|
Evidencia en algún
momento de edema, cambios en el flujo sanguíneo de la
piel, o actividad anormal pseudomotora en la región del
dolor. |
|
Este diagnóstico se
excluye por la existencia de procesos que de otro modo
explican el grado de dolor y disfunción. |
1994 Síntomas y signos
asociados SDRC (IASP)
-
Puede haber: atrofia de la
piel, las uñas y otros tejidos blandos, alteraciones en el
crecimiento del cabello y la pérdida de movilidad de las
articulaciones.
-
Deterioro de la función
motora.
Ambos hallazgos clínicos
habían sido reportados en varios trabajos anteriores: criterios de
diagnóstico de DSR pero no incluidos en los criterios de la IASP
revisadas de 1994.
~ 1999 ~
propuesta de revisión experimental de criterios diagnósticos
de RSD/CRPS
-
Dolor continuo que es
desproporcionado en relación con cualquier evento desencadenante
-
Debe reportar al menos un
síntoma en cada una de las cuatro categorías siguientes
-
Sensoriales: informes de
hiperestesia
-
Vasomotora: informes de
asimetría de la temperatura y/o cambios de color de la piel
y/o asimetría color de la piel
-
Sudomotor/edema:
informes de edema y/o cambios de sudoración y/o asimetría en
la sudoración
-
Motor/trófico:
informes de disminución de la amplitud de movimiento y/o
disfunción motora (debilidad, temblor, distonía) y/o cambios
tróficos (pelo, uñas, piel)
-
Debe mostrar al menos un
signo en dos o más de las siguientes categorías:
-
Sensorial: evidencia de
hiperalgesia (al pinchazo) y/o alodinia (al tacto suave)
-
Vasomotora: evidencia de
asimetría de la temperatura y/o cambios en el color de la
piel y/o asimetría
-
Sudomotor/edema:
evidencia de edema y los cambios o sudoración y/o sudoración
asimetría
-
Motor/trófico: evidencia
de disminución de la amplitud de movimiento y/o disfunción
motora (debilidad, temblor, distonía) y/o cambios tróficos
(pelo, uñas, piel)
Estos criterios diagnósticos
"experimentales" están destinados a aplicarse a los protocolos de
investigación. Los criterios de diagnóstico experimentales no están
diseñados para el diagnóstico de la RSD/CRPS en pacientes con dolor
crónico.
~ 2003 ~
Criterios diagnósticos RSD/CRPS (International
Research Foundation for RSD / CRPS)
-
Presencia de un evento
nocivo inicial, o una causa inmovilización.
-
Dolor continuo, alodinia o
hiperalgesia en el que el dolor es desproporcionada en relación
con el evento desencadenante
-
Evidencia en algún momento
de edema, cambios en el flujo sanguíneo de la piel, o actividad
anormal pseudomotora en la región del dolor. * o cambios en el
crecimiento del tejido (distrofia y atrofia) * en la región del
dolor.
-
Este diagnóstico se excluye
por la existencia de condiciones que de otro modo explicarían el
grado de dolor y disfunción.
Estos síntomas/signos (problemas
motores y cambios tróficos) habían estado en varios criterios
diagnósticos de RSD antes del 1994. Sin embargo, no fueron
incluidos en los Criterios Revisados de la IASP de 1994. En 2003, el
Comité Científico Asesor de la Fundación consideró importante
incluirlos en los nuevos criterios diagnósticos. En 1999, los
investigadores encontraron que los cambios motores y tróficos
(distrofia y atrofia) fueron estadísticamente diferentes
signos/síntomas. Afirmaron que "los cambios motores y tróficos
pueden ser un componente importante y distinto de CRPS que no están
incorporadas actualmente en los criterios diagnósticos de la IASP".
Diagnóstico diferencial
- Lesión nerviosa aguda
- Celulitis
- Artritis séptica
- Enfermedad oclusiva de la extremidad superior
Interconsultas
- A menudo son necesarios múltiples consultores
en casos de DSR rebeldes, incluyendo un anestesiólogo que esté
especializado en el tratamiento del dolor y que es capaz de
realizar bloqueos simpáticos, un internista/reumatólogo capaz de
supervisar los regímenes anti-inflamatorias y un cirujano que
sea capaz de realizar la simpatectomía quirúrgica.
- La consulta con un fisioterapeuta y terapeuta
ocupacional es importante para establecer programas de
ejercicios agresivos.
Tratamiento Médico
La historia natural de la distrofia simpática
refleja (DSR) es variable e impredecible, la patogenia es
desconocida, y existen pocos ensayos controlados de tratamiento. Por
lo tanto, no existen pautas de tratamiento basadas en la evidencia,
y el enfoque depende en gran medida de la especialidad del médico
tratante. Incluso si una perturbación en la función del sistema
nervioso simpático es importante en el desarrollo del síndrome
clínico, no todos los pacientes responden a los medicamentos
simpaticolíticos o simpatectomía química o quirúrgica.
La experiencia clínica enseña que el
reconocimiento y el tratamiento temprano son necesarias para evitar
la incapacidad permanente y que la eficacia del tratamiento es
limitado una vez que el paciente ha llegado a la fase fibrótica
crónica. Ciertamente, la incidencia y la severidad de la DSR se
pueden reducir en gran medida mediante el inicio de medidas
profilácticas en las situaciones que se sabe que son factores
desencadenantes (por ejemplo, derrame cerebral hemipléjica, fractura
de Colles). Estas medidas incluyen la movilización inmediata y
agresiva de la extremidad afectada con ejercicios pasivos y activos
de rango de movimiento. Del mismo modo, en los pacientes con DSR
establecido, la terapia física y ocupacional son componentes clave
de cualquier régimen terapéutico.
Existen dos enfoques principales para el
tratamiento médico de DSR temprana: bloqueo simpático y la terapia anti-inflamatoria. Aunque estos no son mutuamente excluyentes, el
orden de uso es generalmente dependiente de la especialidad, con
anestesiólogos/cirujanos comenzando con la primera y/internistas
reumatólogos comenzando con el último.
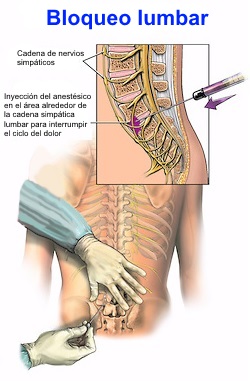
Bloqueo simpático (extremidad superior,
ganglio estrellado; las extremidades inferiores, lumbar)
- Asegurarse de que este se lleva a cabo por
una persona capacitada.
- Se inyecta un anestésico local en el ganglio
estrellado y en los ganglios simpáticos dorsales superiores para
bloqueoar los impulsos simpáticos eferentes de la extremidad
afectada. Generalmente se utilizan lidocaína o bupivacaína, con
o sin epinefrina.
- Este procedimiento calienta la piel, inhibe
la sudoración, y provoca enrojecimiento.
- Un bloqueo éxitoso es indicado por el
desarrollo de síndrome de Horner ipsilateral, es decir, ptosis,
miosis y enoftalmos. Los síntomas por lo general desaparecen en
30 minutos, lo que confirma el diagnóstico. Una vez que el
paciente se bloqueoa de manera adecuada, asegurarse de que
colabore en la fisioterapia de la mano. Aunque la interrupción
dura sólo unas pocas horas, los beneficios pueden persistir
durante varios días.
- Utilizar 1-2 bloqueos por semana. Se requiere
un promedio de 4-5 bloqueos para aliviar los síntomas de forma
permanente. Para los síntomas que no se alivian adecuadamente
después de 4-5 bloqueos, establecer un bloqueo continuo del
ganglio estrellado a través de un catéter colocado por vía
subcutánea o realizar una simpatectomía quirúrgica.
Medicamentos
simpaticolíticos
-
fármacos
simpaticolíticos pueden ser eficaces cuando se utiliza solo en
la enfermedad temprana.
fármacos simpaticolíticos pueden ser beneficiosos en combinación
con bloqueo simpático o simpatectomía en etapas posteriores de
la enfermedad.
-
bloqueo
simpático regional intravenoso con fármacos simpaticolíticos,
como fenoxibenzamina, usando un procedimiento similar a un
bloqueo tipo Bier puede ser útil, pero los resultados son
variables. Esto es muy útil en la enfermedad temprana.
-
Un
estudio aleatorizado realizado en 2000 sugirió que el baclofeno
intratecal, un agonista de GABA-receptor, alivió la distonía y,
en algunos casos, el dolor de la mano en pacientes con DSR. Esto
sugiere que las vías inhibitorias GABA-érgicas también pueden
ser importantes en la patogénesis de DSR.
Medicamentos antiinflamatorios (corticoides, calcitonina)
-
Aunque
los fármacos anti-inflamatorios no esteroideos (AINE) pueden
brindar algún alivio sintomático del dolor en pacientes con DSR,
no son eficaces en la alteración de los cambios en la piel o de
la historia natural del proceso y por lo tanto juegan un papel
de apoyo. Por otra parte, un curso de corticoides a dosis altas,
por ejemplo, prednisona 30-40 mg/d durante 2-4 semanas, puede
reducir drásticamente el dolor, hinchazón y rigidez. Esto
permite a la instauración de un programa de terapia física
agresiva. En general, los corticosteroides son de más valor en
la DSR temprana (aguda y subaguda) cuando muestra un aumento de
la captación de la gammagrafía ósea en la extremidad afectada.
-
La
calcitonina no es un medicamento anti-inflamatorio en sí, pero
se ha informado que puede revertir los cambios inflamatorios y
reducir el dolor en la DSR temprana, especialmente en pacientes
con flujo sanguíneo hiperdinámico. se administran diariamente
inyecciones subcutáneas de 100-160 unidades durante 4-8 semanas,
luego dias alternos durante 3-6 semanas. Algunos informes
sugieren que la calcitonina intranasal y los bifosfonatos orales
también pueden ser eficaces en el tratamiento de la DSR.
Tratamiento Quirúrgico
Simpatectomía torácica o lumbar superior
-
Considerar este procedimiento si se ha conseguido alivio
mediante bloqueos simpáticos y la terapia anti-inflamatoria no
ha resuelto definitivamente la DSR y se ha producido una recaída
producido a pesar del tratamiento continuado. Estos
procedimientos se reservan para pacientes que han tenido una
respuesta inicial al bloqueo simpático y podrían, por tanto
tener un proceso mediado simpáticamente.
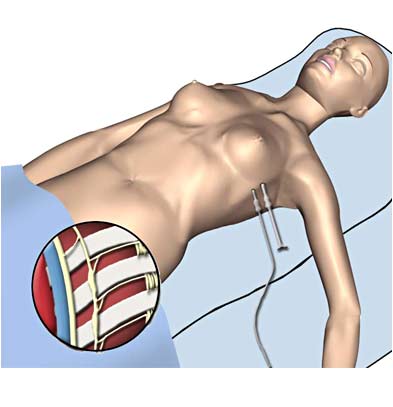
-
Las indicaciones incluyen
duración de la enfermedad de más de 6 meses y el fracaso de la
resolución permanente después de realizar 5 bloqueos simpáticos
percutáneas.
-
La mejora más significativa
después de la simpatectomía quirúrgica es el alivio del dolor, a
pesar de que la circulación, la amplitud de movimiento, la
fuerza y la función son por lo general algo mejoradas.
-
Elegir la simpatectomía temprana
en el curso de la enfermedad, ya que, una vez que se desarrolla
fibrosis articular, solo se produce una mejora funcional mínima.
El alivio del dolor, sin embargo, sigue siendo significativo en
la enfermedad tardia.
-
Si se requiere cirugía de la
extremidad afectada, hacerlo después de la simpatectomía.
-
Asegúrarse de que la
simpatectomía quirúrgica se lleva a cabo por una persona
adecuadamente entrenada.
Simpatectomía química
-
Inyectar fenol o alcohol para la
ablación de la cadena simpática.
-
Llevar a cabo sólo si el paciente
está en un riesgo quirúrgico muy alto para la ronquera de una
lesión del nervio recurrente laríngeo, lesión pulmonar, o
síndrome de Horner permanente.
Estimulación de la médula espinal: En
el 2000, un estudio controlado demostró la eficacia de la
implantación de un estimulador epidural de la médula espinal en el
alivio del dolor y la mejoría funcional en la DSR (mano o pie), en
comparación con la terapia física por sí sola.
Terapia física y ocupacional
- Como se mencionó anteriormente, un programa
agresivo de ejercicios de rango de movimiento es una parte
esencial de la gestión de la DSR. . • Sin embargo, especialmente
después de bloqueo simpático o simpatectomía, esto puede tener
que ser un régimen gradual, con la dirección del paciente
mediante un rango pasivo de movimiento según la tolerancia del
mismo y, posteriormente, un rango activo de movimiento. Cuando
sea adecuado (por ejemplo, en pacientes con hemiplejia), toda la
extremidad requiere atención.
- Siguiendo el bloqueo del ganglio estrellado o
simpatectomía, se puede proceder terapia manual sin causar más
dolor. Asegurarse de que el terapeuta no provoca dolor, por lo
general, evitando la aplicación de movimiento pasivo. Los
pacientes pueden aplicar con seguridad el movimiento pasivo
porque saben cuando el movimiento se vuelve doloroso.
- El masaje de la extremidad afectada es un
componente importante de la terapia.
- El paciente requiere un seguimiento cercano,
educación, y el ánimo de mantener una rutina de ejercicios.
La terapia con calor relaja los espasmos
musculares, mejora el movimiento, y alivia el dolor.
El uso juicioso de férulas de termoplástico
y correas de velcro en la posición de la mano balanceada puede
ayudar a prevenir el acortamiento de los ligamentos colaterales de
articulaciones afectadas y puede proporcionar alivio intermitente
del dolor . La férula debe estar cómodamente ajustada. Retirarla con
frecuencia a lo largo del día para hacer ejercicio y masaje.
Hacer mediciones rutinarias de registros de fuerza
y rango de movimiento del paciente. Esto proporciona un estímulo
para el paciente y facilita la comunicación entre el terapeuta y el
médico tratante.
Resumen de Medicamentos
Varios fármacos, ya sea solos o en combinación con
 bloqueo simpático, pueden ser eficaces en la prolongación de la
duración del alivio sintomático.
bloqueo simpático, pueden ser eficaces en la prolongación de la
duración del alivio sintomático.
Algunos de estos medicamentos reducen la actividad
del sistema nervioso simpático, mientras que otros son
principalmente anti-inflamatorios.
Simpatolíticos
Estos medicamentos reducen la actividad del
sistema nervioso simpático.
Clonidina (Catapres)
Es un estimulante alfa 2-adrenérgico en el tronco cerebral, la
activación de una neurona inhibitoria, lo que a su vez se traduce en
la reducción del flujo simpático. Estos efectos resultan en una
disminución en el tono vasomotor y la frecuencia cardíaca.
Guanetidina (Ismelin)
Previene la liberación de norepinefrina de las
terminaciones nerviosas adrenérgicas en respuesta a la estimulación
simpática. Disminuye la vasoconstricción mediada simpáticamente.
Fenoxibenzamina (Dibenzyline)
Produce un bloqueo de larga duración de los receptores
alfa-adrenérgicos en las glándulas exocrinas y musculares lisas.
Bloqueoa la vasoconstricción inducida por adrenalina y por
norepinefrina.
Prazosina (Minipress)
Dilata las arterias y venas mediante el bloqueo de los receptores
adrenérgicos alfa 1 postsinápticos.
Agentes anti-inflamatorios
Aunque existe poca evidencia de que haya
inflamación sistémica en la distrofia simpática refleja (DSR), si
que hay importante inflamación local con dolor, sensibilidad,
hinchazón, enrojecimiento y pérdida de la función.
Prednisona
Puede disminuir la inflamación al revertir el increment de la
permeabilidad capilar y suprimiendo la actividad de los leucocitos
polimorfonucleares.
Agentes endocrinos
Estos agentes pueden inhibir la resorción ósea
osteoclástica.
Calcitonina
Disminuye los niveles elevados de calcio sérico en pacientes con
mieloma múltiple, carcinoma, o hiperparatiroidismo primario. Se
puede esperar una mayor respuesta cuando los niveles séricos de
calcio son altos. La acción se inicia aproximadamente 2 horas
después de la inyección, y la actividad tiene una duración de 6-8 h.
Puede bajar los niveles de calcio durante 5-8 d en un 9% si se
administra cada 12 horas. Se prefiere vía IM en múltiples sitios de
inyección con dosis > 2 ml. También se puede administrar a través de
pulverización intranasal.
La calcitonina es también un agente eficaz para
tratar la enfermedad ósea metabólica tal como la osteoporosis. A
través de algún mecanismo desconocido, pues parece que tiene un
efecto analgésico en el dolor de huesos, tal como ocurre con el
colapso vertebral osteoporótico. El mecanismo por el cual la
calcitonina alivia los síntomas de la DSR es desconocida.
Prevención
Conocer los factores desencadenantes de la
distrofia simpática refleja (DSR), especialmente la inmovilización
de la extremidad por cualquier causa, y reconociendo el proceso de
la enfermedad temprano e instituir el tratamiento rápido son los
aspectos más importantes de la prevención.
Complicaciones
La progresión de la enfermedad puede conducir a
una extremidad rígida inservible y que es constantemente
dolorosa. Esto lleva a algunos pacientes a cometer suicidio.
Pronóstico
El pronóstico es mejor en los pacientes más
jóvenes y con la instauración de un tratamiento temprano.
Educación del Paciente
- Hay que asegurarse de que el paciente
entiende está enfermedad.
- El fomento y apoyo de la familia son
importantes para mantener el programa de terapia física y
régimen de tratamiento.
Protocolo de tratamiento de la
Fundación Internacional para la Investigación de la Distrofia
Simpática Refleja/Síndrome Regional Doloroso Complejo
El tratamiento más sencillo e importante para los pacientes con DSR/SRDC
es la educación sobre esta dolencia. El consentimiento informado del
paciente sobre las opciones de tratamiento debe ser el foco de la
educación. El clínico debe definir los beneficios, riesgos,
alternativas {y costos} de las terapias. Para comenzar, al paciente
se le deben definir las metas terapéuticas.
- Educación sobre metas terapéuticas
- Estimular al paciente a que use la extremidad
lesionada {terapia física}
- Minimizar el dolor
- Determinar cuánto contribuye el sistema
simpático al dolor.
"AHORA VAMOS A ENSAYAR ESTE MÉTODO": debe evitarse
esta frase ya que indica que el Doctor no ha definido ninguna
estrategia terapéutica para llegar, en el menor tiempo, a las metas
establecidas. Además esto confunde al paciente y le causa frustación,
ansiedad y depresión, lo cual conlleva a una intensificación del
dolor y a un resultado contraproducente en la relación
médico-paciente. La piedra angular del tratamiento de la DSR/SRDC,
es hacer que el paciente use la extremidad afectada. Es por ello que
los otros métodos de terapia {medicamentos, bloqueos nerviosos,
terapia física, TENS, etc} son mas bien de ayuda para aliviar el
dolor producido por el movimiento de la región afectada. Aunque la
fisioterapia es una modalidad importante de tratamiento, se peca por
exceso y por defecto. Casi siempre el fisioterapeuta trata al
paciente con DSR/SRDC de la misma manera que trata al paciente con
accidentes vasculares cerebrales o con daño de los plexos nerviosos
(por lo que el éxito de esta terapia es pobre a causa del intenso
dolor que causa la manipulación pasiva). El objetivo primario del
fisioterapeuta debe ser el de enseñar al paciente cómo usar la
extremidad afectada durante las actividades físicas diarias. La
natación y los ejercicios en piscina son de mucha utilidad,
especialmente en el paciente con DSR/SRDC de las extremidades
inferiores donde el sólo hecho de soportar el peso puede ser un
problema. El objetivo de la fisioterapia debe ser el de educar al
paciente y lograr que pueda independizarse del sistema de salud en
el menor tiempo posible. Aprender que "el dolor no daña"es dificil.
Toma tiempo entender que a causa de la DSR/SRDC no hay protección
alguna del dolor. A los pacientes inhabilitados para el movimiento
es imperativo ofrecerles la oportunidad de saber qué tan involucrado
está su sistema nervioso simpático en la causa del dolor. Esto se
lleva a cabo haciéndoles un bloqueo simpático en la extremidad
afectada (esquema 1). Las opciones terapéuticas del paciente
dependerán de si el dolor es simpático-dependiente (DSD) o no (DSI).
La información publicada sugiere que la mejor respuesta al bloqueo
simpático ocurre cuando los bloqueos se usan muy temprano en la
evolución de la enfermedad.
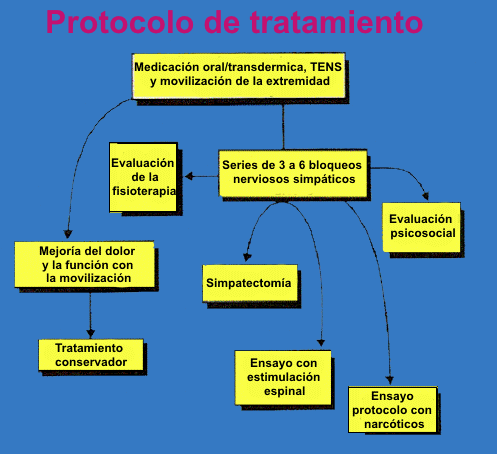
1. Establecer un protocolo de tratamiento por
escrito
La figura 1 ilustra un típico protocolo de
tratamiento diseñado para rehabilitar al paciente en el menor tiempo
posible. Siempre se debe comenzar con la terapia más simple, la más
segura y la menos costosa. Si no hay mejoría con la movilización de
la extremidad afectada, es esencial ofrecerle inmediatamente al
paciente una serie de 3 bloqueos simpáticos . El propósito de los
bloqueos simpáticos es triple: 1) el tratamiento, 2) el diagnóstico
de si el dolor es mantenido simpáticamente o no, y 3) el proveer
información para el pronóstico. El bloqueo simpático permite
determinar si la simpatectomía u otras modalidades de tratamiento
serán el próximo paso a seguir. Los bloqueos simpáticos se discuten
más adelante.
Una vez completado un curso definido de tratamiento (por ejemplo,
una serie de 3-6 bloqueos simpáticos) es importante preparar un
informe actualizado que documente la respuesta del paciente al
tratamiento. Este debe servir como base para futuros tratamientos y
debe indicar la necesidad de una futura rehabilitación. El compartir
una copia de este informe con el paciente nos ayudará a asegurarnos
que todas las partes comprometidas (ej. otros médicos que tambien
atienden a dicho paciente, los abogados, las compañías de seguros,
etc) estén informadas. Al mismo tiempo esta copia le ayudará a
mantenerse enfocado en la selección de los objetivos terapéuticos
apropiados. El informe actualizado debe incluir 5 áreas:
- Procedimientos realizados (ej. bloqueos
nerviosos).
- Medicamentos utilizados.
- Terapia física/ocupacional.
- Aspectos psicológicos.
- Resultados de laboratorio y consultas.
2. Deben considerarse los aspectos
psicosociales en todo paciente con DSR/SCRP.
Las enfermedades psiquiátricas o los trastornos de
personalidad no producen DSR/SDRC pero es probable que la
personalidad contribuya a la enfermedad. 14,15 Aquellos pacientes
con una etapa severa y avanzada de DSR/SDRC se les realizan
usualmente una evaluación psicológica durante las series de bloqueos
simpáticos o antes de brindarle al paciente otros tratamientos más
invasivos. En algunos casos, una evaluación psicosocial formal debe
iniciarse mucho antes en el curso del tratamiento. Por ejemplo, los
niños con DSR/SDRC puede que necesiten una evaluación exhaustiva
para determinar la estructura del apoyo familiar y los mecanismos
necesarios para que la familia ayude en la rehabilitación óptima del
niño.
Los pacientes con DSR/SRDC severa o avanzada
reciben usualmenteuna evaluación psicológica durante la serie de
bloqueos simpáticos o antes de que se les pueda ofrecer otras formas
más invasivas de tratamiento. La evaluación sicológica la debe hacer
siempre un experto en dolor crónico y debe de incluir una detallada
evaluación de cómo se ha manejado el dolor y el posible potencial
para abuso de medicamentos. El estrés es una causa conocida de
exacerbacion de esta enfermedad, por lo cual es necesario tratarlo
prontamente. Muchas donaciones al Fondo de Investigaciones de la
ASDR son enviadas en memoria de pacientes que sucumbieron al
suicidio. También debe evaluarse el riesgo de suicidio. El paciente
puede necesitar manejo del dolor ya sea fuera o dentro del hospital.
En general, los pacientes que sufren de dolores crónicos suelen
mostrar una actitud defensiva hacia el clínico. Los exámenes
psicológicos y el MMPI pueden ayudar a dilucidar el problema de
fondo que presenta el paciente. Los pacientes deben ser motivados a
practicar sus técnicas de manejo de dolor; de lo contrario, todas
las modalidades psicológicas serán una pérdida de tiempo. Las
técnicas de relajación (respiración profunda) asi como autohipnosis
y los ejercicios de bioretroalimentación pueden beneficiar a estos
pacientes.
3. Ensayo Farmacológico Secuencial
Deben utilizarse de manera secuencial todas las
modalidades terapéuticas. Si se aplican todos los tratamientos a la
misma vez, es imposible evaluar e individualizar la terapia
específica más adecuada para cada paciente. A los pacientes se les
debe advertir que la dosis máxima de medicamento varía de acuerdo al
paciente. Por lo tanto, las dosis deben incrementarse paulatinamente
hasta casi el punto de toxicidad para asi evaluar, en cada caso, las
dosis óptima . Una vez alcanzado el límite, la dosis se rebaja a un
nivel más bajo. Por esto, es importante que antes de ser tratado, el
paciente se familiarize con todos los efectos secundarios de los
medicamentos. En forma secuencial los diferentes medicamentos deben
ser probados para asi poder determinar cúal es el más efectivo, y
por ende individualizar la terapia.
Los medicamentos se recetan de acuerdo a las
siguientes características del dolor:
- Dolor constante
- Dolor que cause problemas con el sueño
- Dolor inflamatorio o relacionado con algun
tipo de lesión en la piel
- Sensación punzante espontánea (disestesias
paroxísticas o dolor lacerante)
- Estimulación simpática constante que ocasiona
dolor ( DSD- dolor simpático-dependiente)
- Espasmos musculares
Medicamentos usados para el
tratamiento del dolor crónico:
Recetar un medicamento para una indicacíon "no incluída en la
etiqueta", significa que la droga ha sido aprobada por el
Departamento de Drogas y Alimentos de los Estados Unidos para un
propósito, y los médicos lo usan para otro. Por ejemplo, la aspirina
se toma para aliviar dolores, pero también se usa para prevenir el
infarto del miocardio por el mecanismo de inhibición plaquetaria.
Esta modalidad se practica muy frecuentemente a la hora de tratar
dolores crónicos. En ensayos clínicos controlados las drogas han
probado ser efectivas para reducir el dolor causado por una lesión a
nivel del nervio ( dolor neuropático) tambien han sido usadas para
el tratamiento de la DSR/SRDC. Cuando se piensa que la DSR/SRDC es
causada por lesión de un nervio se pueden usar estas drogas para su
tratamiento. Los pacientes deben disminuir el uso de estas drogas de
manera paulatina para que ellos mismos puedan determinar si la
medicación les ayuda realmente en su padecimiento. Algunos de estos
medicamentos deben ser retirados lentamente (ej. narcóticos,
baclofén), para minimizar así sus efectos por abstinencia.
Medicamentos para tratar la DSR/SRDC
basados el el tipo de dolor:
Para el dolor constante de
causa no inflamatoria:
Drogas que actúan en el sistema nervioso
central por mecanismo atípico (por ej., tramadol)
Para el dolor constante o
dolores espontáneos punzantes (paroxísticos) y para los trastornos
del sueño:
Antidepresivos (ej. Amitriptilina, doxepina,
nortriptilina, trazodona, etc)
Lidocaína oral (la mexilitina- esta en experimentación )
Para dolores espontáneos
punzantes.
Anticonvulsivantes (carbamazepina, gabapentina)
esta última puede aliviar también el dolor constante)
Para dolores difusos,
severos y refractarios a la terapia.
Opioides orales. . El uso de opioides (ej.
narcóticos como Ultram, Darvon, Vicodin, Lortab, Percocet,
morfina, codeína, etc) para el tratamiento de la DSR/SRDC es
controvertido y tiene muchos riesgos. De manera que para
asegurar su uso, el paciente debe de consentir a firmar un
contrato médico-paciente. El formato de este contrato está
publicado en el Journal of Clinical Anesthesia.
Los pacientes necesitan alivio inmediato y
efectivo del dolor. En algunos casos puede tomar algun tiempo
proporcionar el tratamiento adecuado después de la primera
visita. Pero es altamente probable que el dolor y el ciclo
degenerativo progresen. Como el potencial de abuso es mínimo
cuando los narcóticos se usan para el tratamiento del dolor
severo, el médico no debe dudar en proporcionar narcóticos si el
paciente muestra alivio del dolor con este tratamiento.
Para el tratamiento de dolor
simpático-dependiente (DSD) constante.
Parche de Clonidina. Estudios realizados
indican que el uso de este parche ayuda a aliviar el dolor de la
DSR/SRDC mediante la inhibición del sistema nervioso simpático.
El protocolo de este tratamiento se puede encontrar en la
revista Regional Anesthesia.
Los espasmos
musculares (espasmos y distonías) pueden ser muy difíciles de
tratar. Se utiliza:
Klonopin (clonazepam)
Baclofen
Para dolor localizado y
relacionado con la lesión de un nervio.
Crema de Capsaicina. (esta droga se aplica en
la piel y actúa como los pimientos picantes). El uso de esta
crema para el tratamiento de la DSR/SRDC es controvertido.
4. Terapia Física y Ocupacional:
Se debe educar a los pacientes en cómo utilizar en
la vida diaria las partes afectadas de su cuerpo. Por ejemplo,
quienes tiene las extremidades inferiores afectadas deben hacer sus
ejercicios con pesas. La Hidroterapia generalmente se usa para
dolores musculares y para los espasmos. La aplicación de presión
(masajes) con o sin calor húmedo puede en algunos casos aliviar
hasta los espasmos musculares muy severos. El fisioterapeuta puede
además enseñar al paciente a usar la unidad electrica TENS, (un
aparato no invasivo que estimula con corriente eléctrica la
superficie de la piel). La terapia en una piscina puede ser de mucha
ayuda para los pacientes que tienen dificultad para el movimiento.
5. Bloqueos simpáticos
Existen tres razones por las que se debe
considerar el uso de bloqueo simpático para el manejo de la DSR/SRDC.
Primeramente, el bloqueo simpático puede curar o disminuir
parcialmente la DSR/SRDC. Segundo, bloqueando el simpático
selectivamente, tanto el paciente como el médico, obtienen
información diagnóstica acerca de la causa del dolor. El bloqueo
simpático, de cierto modo, ayuda a determinar qué porcentaje del
dolor del paciente se debe en sí al efecto simpático. Tercero, la
respuesta del paciente luego del bloqueo orienta sobre el pronóstico
en relación al uso de otros tratamientos.
Existen evidencias de que pudiera existir un papel
de los bloqueos simpáticos en la prevención del SDR/SRDC. Un estudio
retrospectivo demostró que el uso profiláctico de bloqueos
simpàticos en pacientes con historia de SDR/SRDC disminuyó la
incidencia de la enfermedad de 72% a 10% luego de volver a operar en
la extremidad afectada.
Si estos bloqueos no se realizan y evalúan
correctamente se desperdicia tiempo y dinero; así, todo dato
diagnóstico-pronóstico alcanzado no servirá de nada. Un buen bloqueo
debe producir un aumento de la temperatura de la extremidad sin
producir aumento de la debilidad ni adormecimiento de la misma. La
sensación de calor le indicará al paciente cuándo el bloqueo se ha
efectuado. Si por casualidad este ocasiona adormecimiento o
debilidad de la extremidad, el bloqueo fué más allá del simpático,
con lo cual se sobreestima el dolor del paciente; el diagnóstico y
pronóstico obtenido no serán válidos. El alivio y la tolerancia del
paciente hacia el ejercicio deberán ser anotados por el médico. Esta
información acerca de la respuesta del paciente al bloqueo servirá
de indicador para la rehabilitación y ayudará al paciente a decidir
si la destrucción permanente del simpático (simpatectomía) será la
terapia adecuada. También, esta información servirá en un futuro
para aplicar un tratamiento con drogas más conservadoras. Algunos
pacientes sentirán un "efecto propulsor" con cada bloqueo sucesivo,
experimentando el paciente un mayor alivio de su dolor y, por tanto,
una mayor tolerancia al ejercicio. El máximo beneficio se observará
después de 3-6 bloqueos. Aún si en el sitio original la terapia no
es efectiva, las exarcerbaciones de la DSR/SRDC en el mismo sitio o
en lugares distantes usualmente responden con 1-3 bloqueos. LA META
ES SIEMPRE TRATAR ADECUADAMENTE, NUNCA TRATAR EN EXCESO.
Los bloqueos simpáticos en general los hace un
anestesiólogo calificado y experto en esta técnica. Unas manos
experimentadas pueden efectuar estos bloqueos con la más mínima
molestia hacia el paciente ya sea bajo sedación intravenosa o no.
Las complicaciones de estos bloqueos son raras. Sin embargo, siempre
cabe la posibilidad de que el anestésico local sea inadvertidamente
inyectado en un vaso o en el líquido cefalorraquídeo. En este caso
el paciente se sentirá debil y puede perder el conocimiento. Por
razones de seguridad, estos bloqueos siempre se hacen bajo monitoreo
(presión arterial, pulso y respiración). Los pacientes deben estar
en ayunas, por lo menos seis horas antes del bloqueo.
El bloqueo que se efectúa en las extremidades
superiores, se denomina bloqueo del ganglio estrellado (BGE). Este
se realiza introduciendo una aguja pequeña justo en la línea que
demarca la tráquea. Se debe comunicar a los pacientes que sentirán
un cambio temporal en la tonalidad de su voz después del bloqueo,
debido a que el anestésico bloquea temporalmente las cuerdas
vocales. Se les informará también que deben tomar pequeños buches de
agua y bocados pequeños después del bloqueo. El adormecimiento de
las cuerdas vocales puede poner al paciente en riesgo de toser
después de comer o tomar agua. El paciente notará también la caída
del párpado (signo de Horner). El bloqueo hecho en las extremidades
inferiores se denomina bloqueo simpatico lumbar (BSL). Para
seguridad del paciente este bloqueo debe efectuarse con ayuda de un
fluoroscopio (Rayos-X).
Previamente se mencionó en estas Guías que pueden
encontrarse puntos dolorosos causados por el espasmo de pequeños
músculos; éstos son los llamados puntos "gatillo" del síndrome
doloroso fasciomuscular. Después de un bloqueo simpático puede ser
necesario inyectar un anestésico local en los puntos "gatillo"
dolorosos, complementado o no con medidas de terapia física, a fin
de aliviar completamente el dolor.
6. Simpatectomía
Si se confirma la disminución del dolor después
del bloqueo, se dice que el paciente tiene dolor simpático
dependiente (DSD). De no ocurrir esto el paciente tendrá un dolor
tipo simpático-independiente (DSI). Sólo los pacientes con (DSD),
deben considerar la simpatectomía. Se debe informar a los pacientes
que no recibirán un mayor beneficio en el alivio de su dolor del que
ya obtuvieron con el BGE - con la BSL. Por lo tanto, el paciente
debe de prestar mucha atención a la magnitud del alivio obtenida con
cada bloqueo y a la tolerancia al ejercicio.
Recientemente, la simpatectomía laparoscópica se
ha evaluado para la DSR de las extremidades superiores. Esta técnica
requiere tres incisiones en el costado del torso, bajo anestesia
general. Para las extremidades inferiores, el paciente tiene la
opción de la inyección de fenol directamente en el nervio (cuando el
paciente está despierto) (neurolisis simpática percutánea con fenol)
o la simpatectomía quirúrgica bajo anestesia general. También se
uilizan otras técnicas, pero el paciente debe ser informado de todos
los pros y contras de cada procedimiento.
El dolor post-simpatectomía (neuralgia) es una
complicación potencial de este procedimiento. El dolor
post-simpatectomía es por lo general proximal al lugar original del
dolor (ej. proximal significa que el dolor aparecerá en la raíz del
miembro donde ésta fue hecha, ya sea en el tronco si fue en una
extremidad superior o en la ingle si fue en la región lumbar). Los
pacientes piensan que su DSR/SRDC se ha esparcido a una nueva región
pues el dolor es similar al experimentado antes de la simpatectomía.
El dolor post- simpatectomía por lo general desaparece por si solo
con 1-3 bloqueos adicionales. Es por eso que este procedimiento,
para algunos pacientes, necesita dos pasos: la destruccion de los
nervios simpáticos seguida de bloqueos.
La información publicada por la Asociación
Nacional de la DSR/SRDC, sugiere que en casos bien seleccionados la
simpatectomía es uno de los tratamientos más efectivos para la DSR/SRDC.
Los criterios de selección son críticos para alcanzar el éxito a
largo plazo.
7. Placebo:
El efecto placebo (disminución del dolor con una
droga inactiva como puede ser una píldora de azúcar) debe
considerarse en el tratamiento de la DSR/SRDC. Aunque un 33% es la
cifra que frecuentemente se menciona en los libros como el
porcentaje de personas que responden al placebo, éste, sin embargo,
puede ser mal interpretado ya que varía enormemente (de 0 - 100%)
dependiendo de las circumstancias. Tanto el médico como el paciente
deben entender el efecto de la droga placebo, de lo contrario el
paciente corre el riesgo de ser tratado excesivamente. La distinción
entre placebo y una droga específica es a veces dificil, pero
existen algunas características que nos ayudan a su distinción.
- Mientras más invasivo sea el procedimiento
más efecto tendrá el placebo.
- Mientras mayor sea la expectativa del
paciente al alivio de su dolor, mayor será el efecto.
- El placebo tiende a tener menor duración. Por
ejemplo, se ha comprobado que después de inyectar al paciente
con solución salina el dolor regresa en cuestión de horas o
días, en comparación a cuando se realiza con un anestésico
local.
- El placebo tiende a ser poco reproducible con
cada tratamiento sucesivo.
Por lo tanto, es de gran valor terapéutico aplicar
varios bloqueos separados por intérvalos (por ejemplo, de una
semana), simplemente para determinar si estos bloqueos son efectivos
o no.
El tiempo requerido para obtener alivio del dolor
y mejoría de la función motora debe ser determinado por el paciente.
El efecto "real" del anestésico dura sólo unas horas. Pero los
pacientes con DSD por lo general experimentan alivio a su dolor más
allá del tiempo antes mencionado. Esta extensión de la duración del
alivio del paciente, así como la mejoría en la movilidad se cree que
sea por un efecto "reflejo", ya sea por alivio de los espasmos
musculares o de la sobreactividad del simpático.
En forma intencional o no, algunos pacientes no
describen ningún efecto después del bloqueo. Como se mencionó antes,
un buen bloqueo da una sensación de calor, la cual actúa como "punto
de entrada". Muchos pacientes responden a este cambio de sensación,
manifestando un alivio en el dolor. Otros inventan alivio del dolor
cuando en realidad no ha occurrido creyendo que esta es una
condición necesaria para continuar el tratamiento, o por obtener
algun tipo de provecho o ganancia, o simplemente por llamar la
atención . Otros piensan que es mejor algun tipo de "tratamiento", a
no tener ninguno.
8. Otros tipos de "Bloqueos Simpáticos"
Se ha recomendado el uso de la fentolamina, un
agente bloqueador del simpático (por efecto antagonista alfa
adrenérgico), aplicada por vía endovenosa como prueba de diagnóstico
en la DSR. Sin embargo, los resultados falso-negativos llegan hasta
el 43%. Y aún más, es un procedimiento complicado que necesita larga
ayuda técnica y es muy costoso. La prueba de la fentolamina es un
procedimiento de diagnóstico, mientras que el bloqueo simpático se
usa como medio de diagnóstico, pronóstico y tratamiento. La prueba
de la fentolamina puede ser util en casos donde no es posible usar
el bloqueo simpático, o cuando hay varias extremidades afectadas.
La anestesia epidural es menos específica para
bloquear el sistema nervioso simpático, y por consiguiente no se usa
para el diagnóstico. La injección de anestésico local a través de un
cateter epidural puede causar debilidad temporal de las piernas y,
hace que la marcha sea peligrosa. Sin embargo, en la práctica en el
uso de cateteres epidurales a largo plazo para el tratamiento de la
DSR/SRD, todavía se utiliza. Quizás por esta razón los
anestesiólogos están más familiarizados con esta técnica que con el
bloqueo selectivo del simpático. El tratamiento con el cateter
epidural es más caro y los pacientes están expuestos a un mayor
riesgo de complicaciones que raramente pueden poner en riesgo la
vida, por ejemplo, una infección espinal (absceso epidural). A
menudo se requiere una estadía corta en el hospital (2-5 dias) ,
para determinar la dosis exacta a usar en la infusión. El
desplazamiento del catéter es un problema frecuente en estos casos.
El uso de un catéter simpático lumbar provee un bloqueo más
especifico que el epidural; sin embargo, este puede desplazarse más
frecuentemente durante el ejercicio. Existen indicaciones para el
uso del catéter epidural o lumbar, pero deben ser determinadas por
el médico en base a cada paciente individual.
Otra técnica que se usa para los bloqueos
simpáticos es la inyecciòn intravenosa de bloqueadores del simpático
(por ejemplo, la guanitidina y la clonidina) directamente en la
extremidad afectada y por supuesto limitando su difusión a todo el
cuerpo aplicado un torniquete en la extremidad. El paciente quizás
no sea capaz de determinar si el bloqueo fue efectuado o no, ya que
el "punto de entrada", la sensación de calor en la extremidad no se
siente con este procedimiento. Mas aún no hay evidencia de que esta
técnica sea más efectiva que el bloqueo simpático para el
diagnóstico y tratamiento de la DSR/SRDC.
9. Estimulación a nivel de la columna vertebral
El esquema siguiente nos ilustra otro método para
el control del dolor en pacientes con dolor crónico e intratable. La
estimulación de la médula espinal usa impulsos eléctricos de baja
intensidad, los cuales estimulan ciertas fibras nerviosas a lo largo
de la (columna dorsal), los cuales se cree detienen el dolor antes
de ser transmitido al cerebro. La estimulación de la columna dorsal
(ECD) reemplaza la sensación de dolor intenso por una de cosquilleo
llamado parestesias. La sensación de cosquilleo permanece constante
y no hay dolor. Hay evidencia experimental de que la ECD puede
mejorar el flujo de sangre en la extremidad afectada por medio del
bloqueo del sistema simpático.
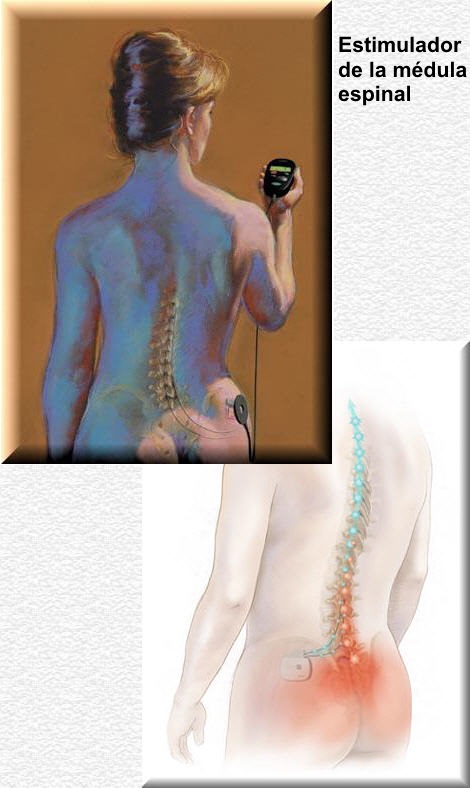
Antes de implantar el electrodo permanentemente debe ensayarse un
tratamiento temporal, utilizando un electrodo temporal. Dado que la
ECD es un procedimiento invasivo y costoso, y considerando también
que los pacientes con DSR/SRDC, estan frustrados y a veces
desesperados, debe realizarse una evaluación psicológica antes de su
empleo. Aunque raras, la infecciones a nivel de la columna y la
parálisis son complicaciones potenciales. La posibilidad de
introducir el electrodo a través de una aguja ha reducido el riesgo
del procedimiento y ha facilitado el tratamiento de prueba con el
electrodo temporal.
El tratamiento de la DSR/SRDC con la ECD trae
problemas poco usuales. La DSR/SRDC tiende a ser una enfermedad
impredecible desde el punto de vista técnico. La necesidad de
enfocar la ECD en el punto o región más dolorosa debe de mantenerse
siempre en mente; esto es algo difícil en el caso de la DSR/SRDC
porque la localización del dolor cambia. Más aún, el dolor de la DSR/SRDC
puede extenderse a diferentes partes del cuerpo, requiriendo así
múltiples implantes para poder cubrir la mayor área posible. Es por
ello que aún cuando la enfermedad esté localizada a una extremidad,
la estimulación debe abarcar un área mayor en caso de que se
disemine.
A causa de los riesgos y del alto costo de la
estimulación espinal este tratamiento se reserva para pacientes con
incapacidad muy severa . Un reciente estudio controlado muestra que
con una selección cuidadosa de los pacientes y con estimulación
adecuada, este procedimiento es seguro, reduce el dolor, y mejora la
calidad de vida - en sus aspectos de salud - en pacientes con DSR
severa.
Sistemas de Batería Externa vs Batería Interna:
Para tomar una decisión sobre la selección de la EME, tanto el
médico como el paciente deben basarse en una información completa
que incluya el patrón de dolor del paciente y la posibilidad de
progresión de la DSR, así como las diferencias pertinentes entre los
sistemas de EME con batería interna o externa.
10. Bomba de Morfina
Una sola inyección de morfina en el líquido
cefalorraquídeo (en el espacio intratecal) produce un bloqueo
selectivo de la médula espinal. Este bloqueo selectivo evita que el
paciente experimente los serios efectos secundarios causados por
esta droga cuando se administra oralmente (por ejemplo, sedación).
Después de este descubrimiento, hubo mucho entusiasmo y se planteó
la alternativa de implantar bombas de morfina para pacientes con
dolor crónico no producido por cáncer, (especialmente después de que
Medicare aprobó su reembolso). La implantación de la bomba es
costosa e invasiva. Después de casi veinte años de prueba, no existe
evidencia científica de que la bomba de morfina ofrezca a largo
plazo mayores ventajas que la administración oral de la misma en el
tratamiento del dolor crónico, incluyendo la DSR/SRDC. De hecho,
muchos pacientes con la bomba implantada toman además medicación
oral. Las mismas complicaciones asociadas a su uso oral se asocian
también con la infusión, tales como tolerancia, náusea,
estreñimiento, aumento de peso, disminución del apetito sexual
(libido), edema de las piernas y aumento en la sudoración. A esto se
suma el hecho de que el desplazamiento de la infusión o de la bomba,
o su mal funcionamiento, pueden constituir un serio problema.
Un estudio reciente sugiere que con una cuidadosa
selección de los pacientes, la implantación de una bomba para la
infusión espinal de baclofén puede ser un prcedimiento valioso para
el tratamiento de la llamada distonía -una forma de calambre
muscular- en pacientes con formas severas de DSR.