|
Meralgia Parestésica
Descripción
Meralgia parestésica proviene de las palabras
griegas meros (muslo) y algos (dolor). La meralgia parestésica suele
ser un síndrome de atrapamiento del nervio femorocutaneo
(femoral lateral). Puede ser iatrogénica después de procedimientos
médicos o quirúrgicos, o como resultado de un neuroma. El origen
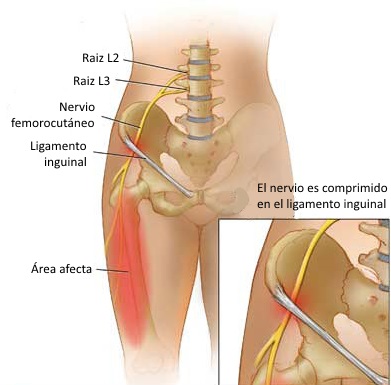
segmentario es L2 / L3 y es un nervio puramente sensorial sin fibras
motoras y que inerva la región anterolateral del muslo.
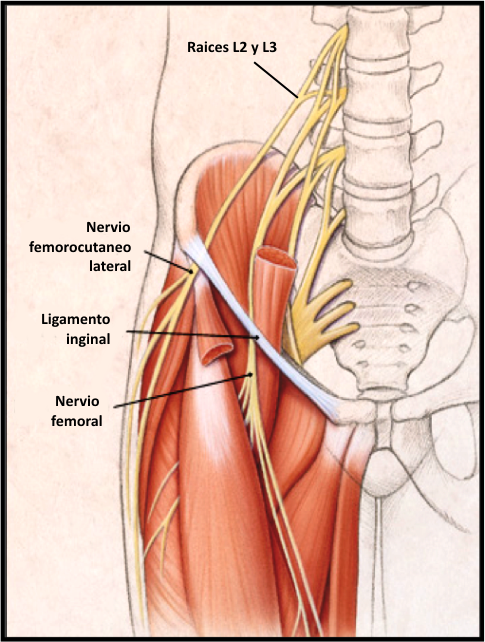
Anatomía
El nervio se origina por fusión de los segmentos
L2/L3. Abandona el retroperitoneo alrededor de la circunferencia
lateral del íleon del ligamento inguinal. Medialmente a la espina
ilíaca anterosuperior, el nervio pasa por debajo del ligamento
inguinal y entra en la cara anterior del muslo por debajo de su
fascia. Sigue un trayecto superficial y diez centímetros
aproximadamente por debajo de la espina iliaca anterosuperior, este
nervio se divide en dos ramas: anterior y posterior, que inervan la
parte anterolateral y posterolateral respectivamente del muslo. El
trayecto del nervio puede ser variable. Un estudio de los
especímenes cadavéricos encontró un rango de 2-5 cm lateral a la
espina ilíaca antero-superior.
Fisiopatología
Afluentes de las ramas perforantes del nervio
femorocutáneo lateral perforan fascia muslo y reciben la información
sensorial partir de porciones de los dermatomas asociados L2-L3.
Típicamente, esta zona abarca el muslo lateral anterior desde justo
debajo de la cadera hasta encima de la rodilla. Las variaciones en
la anatomía de el nervio femorocutáneo lateral, tales como la
división por el ligamento inguinal, son hipótesis de predisponerlo a
procesos neuropáticos.
El atrapamiento del nervio puede ocurrir en 3
sitios potenciales, incluyendo:
- al lado de la columna vertebral,
- dentro de la cavidad abdominal durante el
trayecto de los nervios a lo largo de la pelvis, y
- Cuando el nervio sale de la pelvis. Este
último sitio de es el más común; allí, el atrapamiento del
nervio puede ser por el músculo sartorio, o puede ser causada
por la simeralgia parestésicale meralgia parestésicaresión superficialmente cerca de la cresta
ilíaca y la espina ilíaca anterosuperior por ropa ajustada o
trauma.
La angulación del nervio femorocutáneo lateral a
través de la cresta ilíaca resulta en diferentes fuerzas de
compresión con recolocación postural. Una opinión es que las bandas
fibrosas dentro de la fascia someten al nervio femorocutáneo lateral
a fuerzas de tracción perjudiciales. La trayectoria relativamente
superficial del nervio femorocutáneo lateral a medida que entra en
el compartimento del muslo hace que sea muy propenso a las lesiones
debido a la compresión contra el hueso subyacente.
El nervio femorocutáneo lateral está sujeto a
procesos sistémicos que pueden afectar perjudicialmente a
cualquier nervio periférico. Diabetes mellitus, por ejemeralgia
parestésicalo, puede
dar lugar a neuropatías difusas o focales, especialmente en los
nervios, como el nervio femorocutáneo lateral, que están sujetos a
fuerzas de compresión excesivas.
Los movimiento de la cadera cambian la angulación
y la tensión del nervio, que puede tener repercusión sobre los síntomas. Por
ejemplo, la extensión de la cadera puede aumentar la angulación y la
tensión en el nervio femorocutáneo lateral, y la flexión puede
disminuir estas fuerzas.
Etiología
Hay diferentes procesos pueden afectar el nervio
femorocutáneo lateral perjudicialmente a lo largo de su trayecto,
causando la disfunción sensorial percibida dentro de su distribución
cutánea. Los procesos citados a continuación causan una meralgia
parestésica clásica y patologías que producen síntomas de meralgia
parestésica debido a lesiones en varios puntos a lo largo del nervio
femorocutáneo lateral. En muchos de estos diagnósticos, pueden haber
síntomas neurológicos adicionales, signos y otros hallazgos de la
exploración que indicarían patología a lo largo del nervio
femorocutáneo lateral con otras lesiones nerviosas (por ejemplo, lumbares o plexopatía lumbosacra, radiculopatía nivel
múltiple).
- Traumatismos
- meralgia parestésicaresión aguda del
nervio femorocutáneo lateral en el ligamento inguinal tras
una rápida desaceleración en los accidentes de tráfico
provocado por el cinturón de seguridad de los vehículos de
motor
- fractura de la región anterior del
iliaco o una caída sobre las nalgas.
- Iatrogénica: se ha informado lesiones del
nervio femorocutáneo lateral en los siguientes
procedimientos quirúrgicos:
- injerto óseo de cresta ilíaca
- osteotomía pélvica,
- cirugías
para la insuficiencia acetabular
- disección de los ganglios linfáticos
inguinales
- apendicectomía
- histerectomía abdominal total
- Precesos mecánicos retroperitoneales
subagudos. Los siguientes procesos pueden causar una plexopatía:
- invasión tumoral
- hemorragia
- absceso
- obstétrico/ginecológico
- endometriosis. la meralgia parestésica y
el dolor se repite y disminuye con la menstruación.
- meralgia parestésica por compresión del feto
durante el segundo y tercer trimestres
- Compresión mecánica subaguda
y crónica o estiramiento en el ligamento inguinal. Las
siguientes situaciones pueden causar meralgia parestésica
clásica:
- prendas ajustadas
- corses, braqueros
- cinturones de carpinteros u otros
- obesidad
- Otras causas mecánicas, incluyendo los
siguientes:
- depósitos para medicación intratecal
colocados en el cuadrante abdominal inferior derecho
- ascitis
- aneurisma de la aorta abdominal
- compresión radicular L2, L3
- en múltiples radiculopatías, los grupos
de músculos, incluyendo los músculos paravertebrales
lumbares inervados por las raíces nerviosas L2 o L3, son
débiles o muestran cambios de denervación en el
electromiograma.
- Causas metabólicas e
inmunológicas:
- Enfermedades infecciosas, herpes zoster
- Causas idiopáticas
- Malformaciones:
Escoliosis toraco-lumbar, enfermedad de Paget del iliaco, espina bífida
Epidemiología
Se ha estimado una incidencia de un 4,3 por 10.000
personas-año. Además, se produce en aproximadamente 7-35% de los
pacientes derivados por molestia en la pierna. Hasta el 20% de los
pacientes con meralgia parestésica tienen síntomas bilaterales.
Se presenta con mayor frecuencia en personas entre
las edades de 30 a 40 años. La condición se piensa que es mucho más
rara en los niños. Tiene una predilección mayor en hombres que en
mujeres.
Historia clínica
Desde el punto de vista clínico, da lugar a un
cuadro de dolor, que se acompaña de sensaciones parestésicas y
disestesias a ese nivel
Un paciente cuya meralgia parestésica es
idiopática o causado por una lesión mecánica cerca del ligamento
inguinal puede describir un cuadro de dolor, parestesias o
disestesias en la distribución cutánea del nervio femorocutáneo
lateral, es decir a nivel de la cara lateral y anterior del muslo,
Las parestesias son percepciones de
sensaciones anormales de los sentidos o la sensibilidad general que
se traduce como hormigueo, adormecimiento, acorchamiento, ardor,
picazón, el frío y el calor, que no se desencadenan por estimulación
física cutánea evidente.
En las disestesias se distorsionan
las percepciones de tacto ordinario o estímulos dolorosos. Hay
alteración neurológica propioceptiva de carácter sensitivo
caracterizado por la presencia de una disminución o exageración de
la sensibilidad
Los cambios en la postura o estar
sentado o de pie prolongada pueden causar una fluctuación de los
síntomas. El malestar puede resolverse espontáneamente y reaparecer.
La aparición de síntomas de meralgia parestésica
puede acompañar a otros factores, como un accidente de
vehículo de motor, el embarazo, la cirugía, la pérdida de peso o
debilidad. El médico debe preguntar acerca de estas asociaciones,
porque la patología del nervio femorocutáneo tiene varias
etiologías, algunas de las cuales son benignas y otras requieren una
investigación urgente.
Exploración física
Las lesiones aisladas del nervio femorocutáneo
lateral dan como resultado sólo anomalías en la exploración
sensorial. Es típico la percepción reducida de pinchazos o
disestesias en el territorio del nervio femorocutáneo lateral. Es
necesario un examen neurológico minuciosos para no asumir como una
lesión benigna que comprima el nervio femorocutáneo lateral cuando
puede tratarse de otro problema más grave.
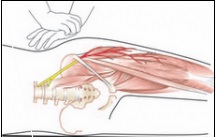
La extensión de la cadera puede provocar síntomas,
mientras que la flexión puede aliviarlos.
- Si el examen neurológico revela anormalidades
en los reflejos, la potencia muscular, la marcha, o sensación
fuera de los límites del nervio femorocutáneo lateral, se puede
considerar que se trata de un proceso que simultáneamente
afecta a otros nervios. Por ejemplo, el reflejo reducido
rotuliano, la debilidad en la extensión de pierna, y los
síntomas de nervio femorocutáneo lateral indican posible
patología del plexo lumbar, tal como una lesión ocupante de
espacio. Esta condición es una plexopatía, no una meralgia
parestésica.
- La aplicación de presión en un punto situado
a 2-3 traveses de dedo por dentro de la espina ilíaca
anterosuperio, sobre el nervio
femorocutáneo lateral en el ligamento inguinal puede provocar
sensibilidad o exacerbar los síntomas de meralfia parestésica.
El signo de Tinel positivo es compatible con la localización del
proceso patológico en esa región.
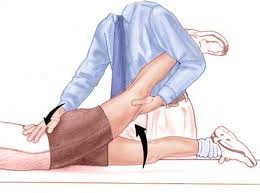
- La prueba de compresión pélvica es muy
sensible
 y el diagnóstico a menudo se puede hacer con esta prueba solo.
La prueba consiste en la compresión manual durante unos 45
segundos sobre la pelvis con el paciente tumbado sobre el lado
sano.
y el diagnóstico a menudo se puede hacer con esta prueba solo.
La prueba consiste en la compresión manual durante unos 45
segundos sobre la pelvis con el paciente tumbado sobre el lado
sano.
- La hiperextensión del muslo (Lasègue
invertido agrava las molestias.
Pruebas diagnósticas
La indicación de pruebas de laboratorio y
radiológicas para la patología del nervio femorocutáneo está en
función de la sospecha etiológica y la impresión clínica. La
meralgia parestésica causada por fuerzas de compresión benignas
obvias no requiere mayor investigación. Sin embargo, hay algunos
casos que requieren más pruebas:
- Resonancia magnética para investigar el plexo
lumbar
- Glucemia para la diabetes
- Radiografía para posible fractura de pelvis o
cáncer
- Tomografía computarizada para la hemorragia
retroperitoneal en pacientes que han sido sometidos a
tratamiento anticoagulante
- Electromiografía es muy útil para descartar
radiculopatía, plexopatía, polineuropatía generalizada u otras
causas para los síntomas neuropáticos. Los estudios de
conducción nerviosa y potenciales evocados somatosensoriales del
nervio femorocutáneo lateral han demostrado anormalidades en
pacientes con meralgia parestésica, pero estas pruebas no son
fiables y no son necesarios para el diagnóstico.
- Precaución: El malestar en la cara
anterolateral del muslo puede no ser representativo de la lesión
del femorocutaneo. El dolor referido puede ser causado por la
invasión neoplásica de las inmediaciones del hueso femoral o de
la pelvis. El dolor asociado a una neoplasia o fractura ósea es
profundo, sordo, y severo, mientras que le malestar de la
meralgia parestésica es superficial, con disestesias
fluctuantes, parestesias, e hipersensibilidad cutánea; es
neuropático y por lo general no es incapacitante.
Investigaciones
- La inyección del nervio con anestésico local
abolirá el dolor. Encontrar el punto donde la presión profunda
reproduce el dolor e infiltrarse allí. El nervio es bastante
superficial
Diagnóstico diferencial
Muy a menudo, el diagnóstico es lento. El dolor en
la cara lateral del muslo puede surgir de la espalda o de la cadera.
Es importante tener en cuenta las posibilidades diagnósticas y
explorar mediante palpación profunda medialmente a la espina
iliaca anterosuperior y la extensión de la cadera.
La Inyección con anestésico local parece ser una
buena prueba.
Otras condiciones que pueden necesitar ser
descartadas incluyen:
- plexopatía lumbosacra diabética.
- enfermedad degenerativa del disco lumbar
- artropatía de las faceta lumbares.
- espondilolisis lumbar y espondilolistesis.
- mononeuritis múltiple.
- plexopatía lumbosacra neoplásica.
En raras ocasiones, la presión sobre el nervio
cutáneo femoral lateral puede surgir de una masa en el espacio
retroperitoneal. Por ejemplo, tumores, hematoma ilíaco.
Tratamiento
Tratamiento no quirúrgico
Las pruebas basadas en la evidencia para el
tratamiento de la meralgia parestésica es débil, y se necesitan
ensayos controlados aleatorios.
- En el caso de obesidad, la pérdida de peso
puede curar la enfermedad, pero no está garantizado. En caso de
que sea causada por embarazo, esta se debe de resolver
después del parto y si es povocada por ascitis puede ayudar el
tapping.
- La meralgia parestésica idiopática suele
mejorar con tratamientos no quirúrgicos, como la eliminación de
los agentes de compresión, medicamentos anti-inflamatorios no
esteroideos, anticonvulsivos o los los antidepresivos
tricíclicos y, si es necesario, las inyecciones de
corticosteroides locales.
- Un estudio ha reportado el uso exitoso de la
neuromodulación con radiofrecuencia pulsada.
- La terapia física puede ser recomendada como
un complemento a los medicamentos analgésicos para controlar el
dolor en pacientes con meralgia parestésica. Además de calor
húmedo, otras modalidades pueden ser recomendados: la
estimulación nerviosa eléctrica transcutánea (TENS) se ha
encontrado útil, especialmente cuando se combina con pregabalina.
Otras terapias físicas reportadas como útiles para aliviar los
síntomas crónicos incluyen la movilización/manipulación de la
pelvis, la terapia miofascial para el recto anterior y psoas
ilíaco, masaje fricción transversal del ligamento inguinal,
ejercicios de estiramiento para la cadera y la musculatura de la
pelvis, y la estabilización de la pelvis/ejercicios básicos
abdominales.
- Se está estudiando el uso de inyecciones
perineurales guiadas por ultrasonido.
Intervención Quirúrgica
Si el dolor es intenso, y no cede con las medidas
no operatorias, debe ser considerada la descompresión quirúrgica.
Se puede utilizar una abordaje supra-inguinal o
infra-inguinal.
Los predictores de éxito de excelentes resultados
quirúrgicos incluyen signo de Tinel positivo, EMG anormal, y alivio
inmediato de los síntomas despues del bloqueo del nervio
femorocutáneo lateral. Aunque transección quirúrgica del LFCN se ha
realizado para el tratamiento, los resultados de este procedimiento
no se ha informado de forma sistemática, y algunos pacientes
reportar peores disestesias.
Otros Tratamientos
- La inyección de lidocaína para bloquear el
nervio femorocutáneo lateral en el ligamento inguinal, los
resultados son sólo un alivio temporal de los síntomas. Este
procedimiento es útil para explorar qué pacientes pueden
responder bien a la manipulación quirúrgica del nervio
femorocutáneo lateral, cuando las medidas conservadoras
han fracasado y el paciente se queja de molestias crónicas.
- La mejoría de los síntomas también puede
ocurrir con la corrección de las discrepancias longitud de las
piernas. El uso de alzas de zapatos o plantillas puede corregir
las discrepancias lo suficiente como para minimizar la
hiperextensión de la cadera en el lado afectado.
- Las inyecciones en los puntos gatillo del
músculo sartorio pueden ayudar a aliviar los síntomas.
- Las Inyecciones de esteroides a nivel espinal
o inguinal pueden proporcionar un alivio más duradero de los
síntomas.
Pronóstico
La mayoría de los casos son autolimitados.
Las parestesia tiende a resolverse con el tiempo
pero el entumecimiento puede persistir.
|